|
||||
|
|
ОРГАНИЗАЦИЯ И ПРОВЕДЕНИЕ НАБЛЮДЕНИЯ ЗА СОСТОЯНИЕМ ЗДОРОВЬЯ ДЕТЕЙ В ДОШКОЛЬНЫХ ОБРАЗОВАТЕЛЬНЫХ УЧРЕЖДЕНИЯХ Методика исследования физического развития детей Антропометрическое обследование и определение степени физического развития по его оценочным таблицам (стандартам) входит в обязанности среднего медицинского работника и воспитателя, а их интерпретация – в обязанности врача учреждения. Исследование физического развития детей проводится по единой унифицированной методике, в первую половину дня и на обнаженных детях. Это неотъемлемая часть медицинского осмотра. Периодичность и рекомендуемые единые сроки проведения антропометрических исследований зависят от возраста обследуемых: • от 1 года до 3 лет – ежеквартально, с 20 по 30 марта, июня, сентября и декабря; • от 3 до 7 лет – 2 раза в год, с 20 по 30 мая и ноября. Как правило, оценка физического развития обследованных детей ограничивается сопоставлением их размеров тела со стандартами физического развития (соматометрия). В этом случае ведущими антропометрическими признаками являются рост, вес и окружность грудной клетки в паузе (т. е. при свободном дыхании). У детей до 3 лет в программу антропометрического обследования включается исследование окружности головы, но оно несет лишь терапевтическую информацию и к оценке физического развития отношения не имеет.
Измерение длины тела производят с помощью вертикального деревянного ростомера. Ребенок устанавливается спиной к его вертикальной стойке, касаясь последней пятками, ягодицами и межлопаточной областью (но не затылком!); голова ребенка находится в положении, при котором нижний край глазницы и козелок уха расположены в одной горизонтальной плоскости, перпендикулярной стойке ростомера. Подвижная планка ростомера опускается до полного соприкосновения с верхушечной точкой головы (без надавливания) и затем снимаются показания с точность до 1 см. Определение массы тела проводится натощак или не ранее 1,5 ч после приема пищи на рычажных медицинских или электронных бытовых весах с точностью до 100 г. Окружность грудной клетки измеряется прорезиненной сантиметровой лентой, которая должна время от времени заменяться новой, так как быстро изнашивается и вытягивается (рекомендуется заменять ее через 450–500 исследований). Лента накладывается сзади по нижним углам лопаток (они хорошо выявляются при поднятии рук вверх), спереди прикрывает нижние сегменты околососковых кружков. При измерении необходимо натянуть ленту, слегка прижав мягкие ткани. Конец ленты с началом отсчета должен находиться справа. При измерении грудного периметра паузы исследуемому предлагают громко считать или разговаривать. Точность измерения 0,5 см. Возрастная группировка проводится на основании периодичности антропометрических обследований детей в различном возрасте. От 1 года до 3 лет (поквартально) – за / год 3 мес. считать от 1 г. 1 мес. 15 дней до 1 г. 4 мес. 14 дней; – за / год 6 мес. считать от 1 г. 4 мес. 15 дней до 1 г. 7 мес. 14 дней и т. д. От 3 до 7 лет (по полугодиям) – за 3 года 6 мес. считать от 3 лет 3 мес. до 3 лет 8 мес. 29 дней; – за 4 года считать от 3 лет 9 мес. до 4 лет 2 мес. 29 дней и т. д. Определение возрастной группы значительно облегчается при пользовании графиками (рис. 1, 2), предложенными И.А. Соколовой. 
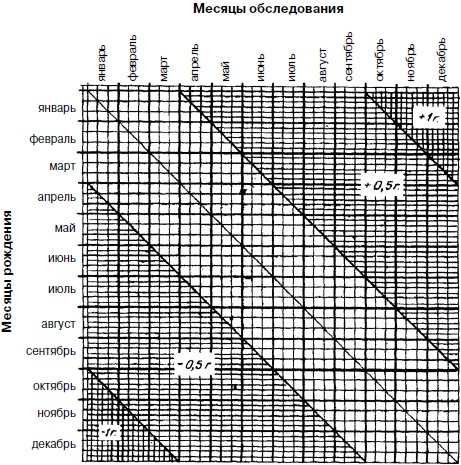
Каждый из графиков представляет собой координатную сетку, связывающую дату рождения с датой обследования. На вертикальной оси слева в выбранном масштабе наносят месяцы рождения, а на горизонтальной оси сверху – месяцы обследования, с подекадной разбивкой тех и других. Возраст отмечают в месте пересечения горизонтальной линии, проходящей через точку, обозначающую на вертикальной шкале дату рождения, и вертикальной линии, проходящей через точку, обозначающую на горизонтальной линии дату обследования. Если точка пересечения этих проводимых линий лежит в белом (незаштрихованном) поле графика, то возрастная группа равна разности между годом обследования и годом рождения. Если же точка пересечения оказывается на заштрихованных полях, то к разности между годом обследования и годом рождения надо прибавить или отнять указанное на штриховке количество месяцев.
Методика оценки физического развития детей В настоящее время наиболее распространенным способом оценки физического развития является метод взаимосвязи антропометрических признаков (по шкалам регрессии), которые обеспечивают гармоничность, пропорциональность их сочетаний, определяют понятие «физическая красота». Наиболее важным признаком физического развития является длина тела. Вес и окружность грудной клетки рассматриваются как производные длины тела. Другими словами, не важно, какой рост у ребенка (кроме пограничных значений – низкого и очень высокого), важно, чтобы с этим ростом гармонично сочетались показатели веса и окружности грудной клетки. Именно этим будет достигнута та физическая красота, которая генетически заложена и присутствует у здорового человека. Сегодня сложилась парадоксальная ситуация, когда, с одной стороны, стандарты 80-90-? годов XX в. стали непригодными в силу изменившейся биогенной ситуации: на смену акселерации молодого поколения пришла стабилизация и даже возврат к более низким показателям физического развития современных детей; с другой стороны, разработка новых региональных возрастно-половых стандартов требует выделения абсолютно здоровых (социально благополучных) детей. На фоне переживаемых Россией экономических трудностей осуществить это весьма проблематично. В этих условиях вновь появился интерес к генетическим стандартам роста, идея которых принадлежит Е.А. Шапошникову. Исследования, проведенные автором, позволили ему установить ряд ранее неизвестных статистических закономерностей физического развития детей и подростков. В основе их лежит закон повторяемости равных средних значений массы и средних параметров пропорций при равной средней длине тела. У детей различных национальностей, различных социальных групп, проживающих на разных территориях нашей страны и других стран, средняя масса тела и средние параметры длины туловища, ноги, руки, диаметра плеч, таза, грудной клетки и других соматометрических признаков, приведенные к одной и той же длине тела, приблизительно одинаковы и остаются практически неизменными при смене поколений. Объективные нормы физического развития, общие для всего детского населения, существуют в виде постоянных зон. Средние пределы средних показателей массы тела (М) и окружности грудной клетки (ОГК) для каждого значения роста практически одинаковы и находятся в пределах М ± ?R (или М ± 10 %). Точку зрения Е.А. Шапошникова разделяют многие отечественные исследователи физического развития детей, правда, с небольшими изменениями. Несмотря на различие методических подходов, все авторы едины в главном – оценку физического развития детей и подростков можно проводить на основе единого (генотипического) стандарта. Отклонения от него свидетельствуют о нарушении взаимоотношений с окружающей средой, снижении адаптационных возможностей детского организма. Предлагаем следующую оценку физического развития детей и подростков. 1. Комплексная оценка физического развития детей и подростков должна содержать не менее трех антропометрических признаков: рост, вес и окружность грудной клетки в паузе. Нельзя ограничиваться исследованием лишь роста и веса ребенка, это существенно снизит качество оценки его физического развития. 2. Значение роста (длины тела) ограничивается лишь выделением его крайних вариантов: «низкого» и «очень низкого» (1-й и ниже классы роста) и «очень высокого» (выше 5-го класса роста). Их определение должно проводиться на первом этапе оценки физического развития по региональным ростовым стандартам (табл. 1), разработка которых не представляет больших трудностей. Таблица 1 Примеры границ классов роста детей дошкольного возраста г. Великого Новгорода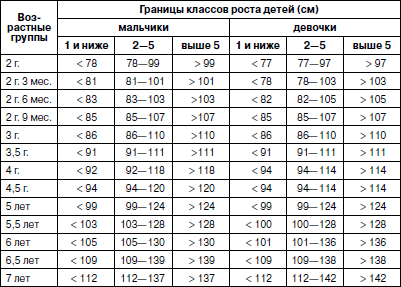 Крайние варианты роста, отражают патологические отклонения и часто связаны с эндокринными нарушениями в организме. Такие дети требуют консультации или наблюдения эндокринолога. 3. Варианты роста от «ниже среднего» до «высокого» (1-5-й классы роста) являются вариантами нормы. Определение степени физического развития связывается в этом случае с оценкой гармоничности массы тела и окружности грудной клетки и пропорциональности исследуемых признаков по единым генетическим росто-половым стандартам, разработанным Е.А. Шапошниковым. В оценочный цикл мы включили показатели окружности грудной клетки. Данные стандарты пригодны для использования на всей территории Российской Федерации (табл. 2, 3). Таблица 2 Оценочная таблица физического развития мальчиков дошкольного возраста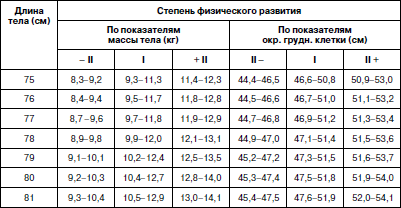 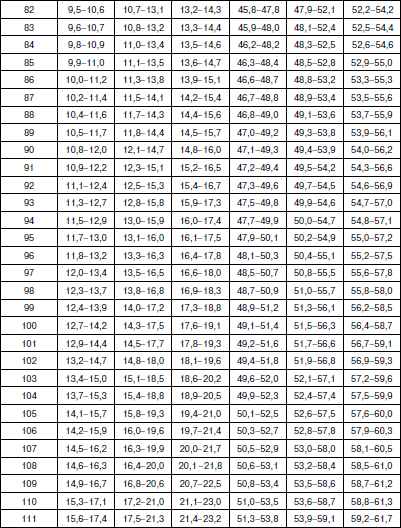 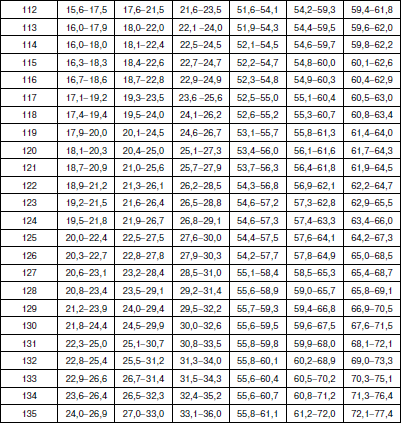 Таблица 3 Оценочная таблица физического развития девочек дошкольного возраста 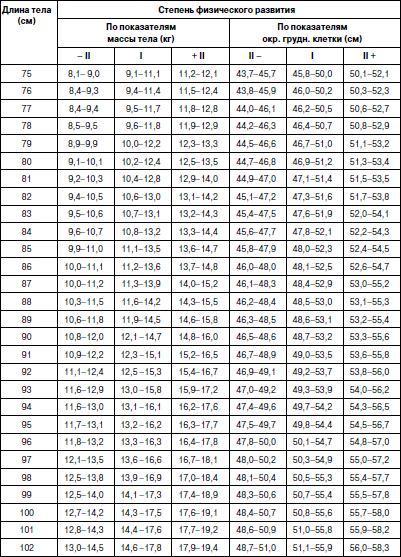 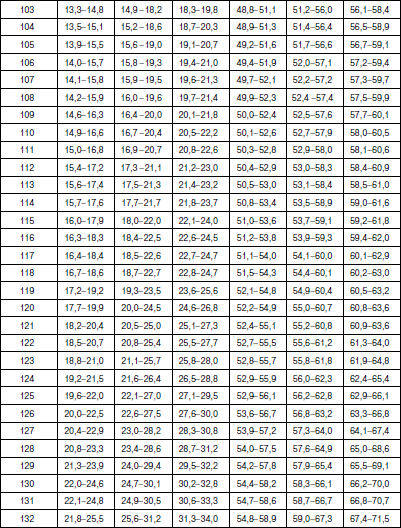 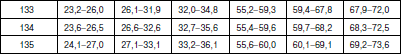
4. В соответствии с классической схемой, предложенной еще в 1959 г. А.Б. Ставицкой и Д.И. Арон, комплексную оценку физического развития принято выражать через понятия «среднее», «ниже среднего», «выше среднего», «высокое» и «низкое». Расплывчатость рассматриваемых понятий как выразителей степени физического развития связана с тем, что они не являются ни количественными, ни абстрактными критериями, отражающими отношение к стандарту. «Среднее» может быть, например, между высоким и низким, горячим и холодным, мягким и жестким и т. д., а может и усредненным значением в ряду каких-либо показателей (стандарт роста, веса, окружности грудной клетки). В приложении к оценке степени физического развития это понятие несет информацию, которая трудно поддается расшифровке. «Среднее» физическое развитие может рассматриваться здесь как занимающее среднее положение между «хорошим» и «плохим», но оно не соответствует понятию «хорошее». «Высокая» степень физического развития по выраженности роста созвучна понятию «хорошее», но это не всегда так. Если высокому росту не соответствует вес и (или) окружность грудной клетки по стандарту, физическое развитие ребенка выходит из ряда «хорошего» и может быть отнесено к «ухудшенному» или «плохому» по стандарту. Оценка степени физического развития отражает отношение исследуемого показателя к стандарту и может быть выражена существующими в русском языке определениями: «хорошее» (I степень), «ухудшенное» (II степень) и «плохое» (III степень). Их предложил в 1965 г. Н.Г. Властовский. Ориентируясь на оценочную схему НИИ гигиены детей и подростков МЗ СССР, рекомендуем модифицированную схему оценки физического развития (табл. 4). Она позволяет в упрощенной форме определить как степень отклонения антропометрических показателей от стандарта [хорошее (гармоничное), ухудшенное (дисгармоничное), плохое (резко дисгармоничное) физическое развитие], так и степень пропорциональности сравниваемых показателей между собой (пропорциональное, диспропорциональное физическое развитие). Таблица 4 Оценочная шкала физического развития дошкольников по шкалам регрессии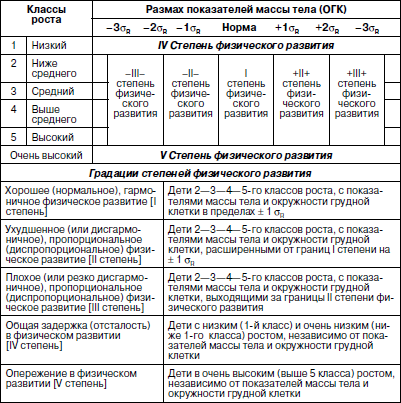 В процессе оценки физического развития устанавливается выраженность роста ребенка в сравнении с региональными стандартами (см. табл. 1). При выявлении крайних значений роста (1-й и выше 5-го классы роста), значения степени физического развития выставляются только по данным роста (IV–V степени) в зависимости от показателей массы тела и окружности грудной клетки. Но, при необходимости, может быть определена и степень пропорциональности физического развития. Если же значения длины тела попадают в пределы 2-5-го классов роста, то у этих детей поочередно определяются степени (I–II–III) соотношения веса с ростом и грудного периметра с ростом (табл. 2, 3), а затем выводится итоговая оценка степени физического развития по худшему оценочному показателю. Учитывая, что II и III степени физического развития могут быть обусловлены либо опережением, либо отставанием веса и окружности грудной клетки по отношению к данным стандарта, при подведении итога степени физического развития (отставание или опережение веса) обозначаются знаками «-» или «+» перед цифрой степени (±II; ±III), а отставание или опережение грудного периметра – такими же знаками после цифры степени (II±; III±). Если вес и окружность груди находятся в одинаковых по знаку и степени оценочных группах – физическое развитие оценивается как пропорциональное, если в разных по степени (один показатель опережает или отстает от стандарта больше, чем другой) – как диспропорциональное. Если же диспропорция веса и окружности груди оценивается разными по знаку степенями (один показатель отстает, другой – опережает), то физическое развитие оценивается как атипичное или резко диспропорциональное.
Оценка роста и развития, даже по самым простым и доступным медработнику методикам важна как в физиологической педиатрии, так и при определении патологических состояний. При этом значение отдельных антропометрических признаков может быть различным. При анализе уровня физического развития за основу принято брать величину длины тела. Эта величина является доминирующим признаком. С ее изменением связано отклонение таких показателей, как масса тела и окружность грудной клетки. Масса тела зависит, прежде всего, от питания ребенка. Это быстро меняющийся показатель, требующий постоянного контроля. При оценке гармоничности физического развития важное значение имеют показатели окружности грудной клетки. В них проявляются общие закономерности, свойственные другим параметрам физического развития детей. Изменения размеров тела ребенка по мере его развития связаны с увеличением размеров и массы большинства внутренних органов. Отставание процессов роста, если оно не связано с патологией костно-хрящевых структур, означает торможение развития и дифференцировки внутренних органов. Чем значительнее отставание в физическом развитии ребенка, тем более выражены у него неблагоприятные изменения в иммунограмме. Поэтому есть только одна возможность – постоянная защита и обеспечение условий для нормального развития ребенка, предупреждение его нарушений. Движение какого-либо антропометрического показателя в сторону отставания или опережения уже на ранних стадиях позволяет врачу заподозрить развитие патологии: формирующуюся задержку роста (гипостатура, нанизм); опережение роста (синдромы Марфана, Клайнфельдера); развитие дистрофий различного происхождения, ожирения, узкогрудости, нередко сопровождающейся различными аномалиями развития легкого, широкогрудости, как проявления увеличения объема легких, микро– и макроцефалии, обусловленных частично гидроцефалией. Физическое развитие ребенка в детском коллективе зависит от конкретных факторов окружающей среды и, прежде всего, условий и образа жизни. Для оценки физического развития коллектива необходимо провести его индивидуальную оценку использующимся методом и дать итоговую оценку по удельному весу детей с хорошим физическим развитием. Физическое развитие коллектива считается удовлетворительным, если не менее 68 % детей имеют нормальное (или хорошее) гармоничное физическое развитие (I степень) . Современные подходы к классификации здоровья детей Адаптация – общее, универсальное свойство приспособления всего живого к окружающей среде. Адаптационные возможности организма – это тот запас здоровья, который он может расходовать на выполнение своих социально-биологических функций. Все состояния, предшествующие срыву адаптации, т. е. собственно болезни, объединяются под термином «донозологические и преморбидные состояния». Они характеризуются разной степенью напряжения регуляторных систем организма. Единственная общепринятая в настоящее время классификация уровня здоровья детей и подростков была предложена еще в 70-? годах прошлого века С.М. Громбахом. Однако она основана на клинических критериях НЕздоровья, выявляемых при медицинских осмотрах детей. Из поля зрения медработника выпадают дети с ранними признаками перехода от здоровья к болезни и факторами риска развития этих изменений, когда имеются лишь напряжение регуляторных систем и обратимые функциональные изменения (напряжение адаптации). Эти дети по классификации С.М. Громбаха, относятся к I–II группам здоровья. Если же считать главным критерием нездоровья снижение неспецифической резистентности (сопротивляемости) организма заболеваниям, то многочисленные физические и функциональные отклонения, не имеющие к ней отношения – нарушения зрения, речи, слуха, осанки, свода стопы и пр., – необоснованно завышают показатели неблагополучия в состоянии детского здоровья. По этой причине данную классификацию критиковали многие известные отечественные ученые (В.Ю. Альбицкий, Л.Т. Антонова, Г.Н. Сердюковская, P.M. Баевский, А.П. Берсенева и др.). Хотя определенные недоработки были и у этих авторов, но их предложения были шагом вперед в теоретической разработке проблемы здоровья детей и подростков. Нами предложена классификация групп здоровья детей и подростков, включающая три класса функциональных состояний организма: здоровые (удовлетворительная адаптация), группа риска (напряжение адаптации) и больные. Для определения используются четыре критерия оценки здоровья: Резистентность – предполагает оценку неспецифической устойчивости организма к воздействию неблагоприятных факторов окружающей среды микробной и немикробной этиологии. О степени резистентности можно судить по числу простудных заболеваний, перенесенных ребенком в течение года, предшествовавшего медицинскому осмотру. Функциональное состояние основных органов и систем – отражает функциональные возможности основных систем жизнеобеспечения организма (сердечно-сосудистой, дыхательной, нервной и др.). Определение функционального состояния организма предполагает оценку реакции сердечно-сосудистой и дыхательной системы на определенные функциональные нагрузочные пробы. Таблица 5 Дифференциальная диагностика состояний организма ребенка по группам здоровья(рекомендации автора пособия)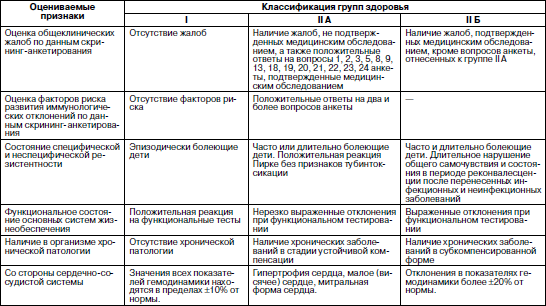 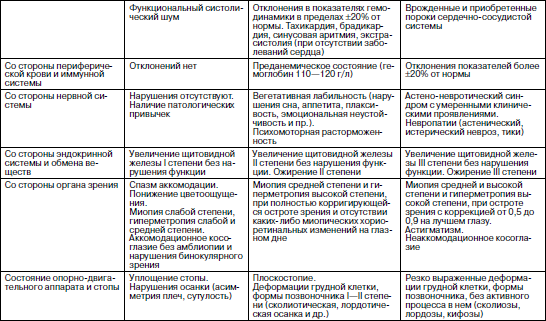 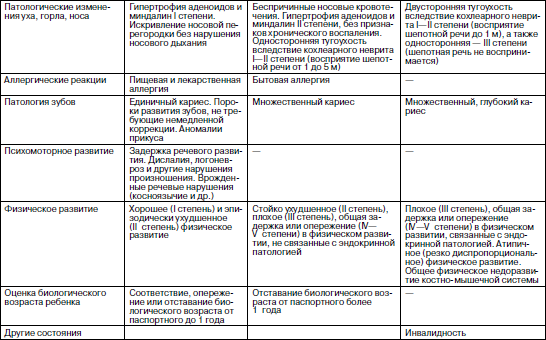 Степень и гармоничность физического развития – предполагает оценку состояния физического развития в сравнении со стандартом, и периодически – хода процесса физического развития путем сопоставления биологического и паспортного возраста ребенка. Степень напряжения адаптации – выражается в оценке первых трех критериев и является основой выделения трёх групп здоровья. I группа – [здоровые] – дети с достаточными функциональными возможностями организма (незначительное напряжение адаптации); II группа – [группа риска] – дети с различной степенью напряжения адаптации: – подгруппа II А отражает значительное напряжение регуляторных систем, при сохранении устойчивости основных жизненно важных систем организма (донозологические состояния с благоприятным прогнозом, хроническая патология в компенсированном состоянии); – подгруппа II Б отражает выраженное напряжение регуляторных систем и снижение функциональных возможностей организма, но еще носящее компенсаторный характер (преморбидные состояния с неблагоприятным прогнозом, хроническая патология в субкомпенсированном состоянии); III группа – [больные] – дети с резким снижением функциональных возможностей организма в связи с нарушением механизмов компенсации (срыв адаптации при острых заболеваниях, хроническая патология в декомпенсированном состоянии). Соотношение выявляемых в организме ребенка изменений в зависимости от группы здоровья отражено в табл. 5. Дети I группы здоровья должны наблюдаться в обычные сроки, установленные для профилактических медицинских осмотров здоровых детей. Они принимают плановые и экстренные оздоровительные воздействия наряду с другими детьми. Дети II А группы здоровья – это дети группы наблюдения медицинским работником детского учреждения. Он контролирует выполнение ребенком данных ему при медосмотре рекомендаций по оздоровлению. Периодичность наблюдения устанавливается врачом индивидуально для каждого, в зависимости от выраженности функциональных отклонений и степени резистентности. Дети II Б группы здоровья – это дети группы наблюдения дошкольным врачом и постоянного контроля медработником ДОУ, которые проводят активную санацию этих детей как на базе ДОУ, так и в поликлинике. Дети III группы (больные), как правило, не посещают ДОУ и подлежат лечению в амбулаторных или стационарных условиях. В предлагаемой классификации здоровья главным объектом внимания становится здоровый ребенок группы риска, включая и детей с той или иной хронической патологией. Это не парадокс. Согласно теории адаптации, носитель хронической патологии – это еще практически здоровый человек. Лишь срыв адаптации (дизадоптация) является прямым показателем нездоровья (болезни) , когда ребенку становится необходим лечащий врач. Проведение медицинского осмотра детей с использованием донозологических критериев здоровья Медицинский осмотр детей в детском дошкольном учреждении проводится согласно приказу МЗ РФ и МО РФ от 30 июня 1992 г. № 186/272 «О совершенствовании системы медицинского обеспечения детей в образовательных учреждениях». Он включает: • проведение клинического скрининг-анкетирования детей с помощью родителей; • оценку степени и гармоничности физического развития детей по шкалам регрессии; • оценку биологической зрелости детей (в 6 лет); • исследование функционального состояния основных органов и систем детского организма; • выделение среди всех контингента часто и длительно болеющих детей. Этот перечень можно дополнить проведением иммунологического состояния по экспресс-тесту. Это особенно необходимо детям с отрицательными ответами по анкете. Проведение клинического скрининг-анкетирования детей с помощью родителейСкрининг (просеивание) как начальный этап медицинского осмотра детей в организованных детских коллективах был предложен сравнительно недавно. Его основная цель – переложить часть нагрузки при проведении медицинского осмотра детей на плечи среднего медработника детского учреждения. При использовании скрининга комплексный врачебный медицинский осмотр в ДОУ упраздняется, а весь процесс исследования проводится в два этапа. 1-й этап – анкетирование детей с помощью родителей по имеющейся симптоматике нездоровья, отсеивание из медосмотра детей, не предъявляющих никаких жалоб и направление на врачебное дообследование к педиатру учреждения детей, предъявляющих жалобы. В первой части этап «закрывает» медсестра детского учреждения, во второй – врач, который, проводя собеседование и осмотр предъявляющего жалобы ребенка, решает вопрос о необходимости его дообследования узкими специалистами или функционально-лабораторного обследования в поликлинике. 2-й этап – по заключениям специалистов. Врач учреждения проводит анализ материалов и определяет ребенку группу здоровья. Как видно из представленной анкеты (табл. 6), предлагаемые в ней вопросы о самочувствии ребенка разбиты по группам специалистов и, в зависимости от числа и значимости положительных ответов, уточненных врачом учреждения при первичном осмотре ребенка, определяют необходимость направления ребенка к тому или иному специалисту. Успех скрининг-анкетирования зависит от правильности и полноты ответов детей и родителей. Таблица 6 АНКЕТАдля выявления жалоб на состояние здоровья детейФИО________ Пол___________ Дата рождения ______ ДОУ №______ Группа _______ Домашний адрес ______  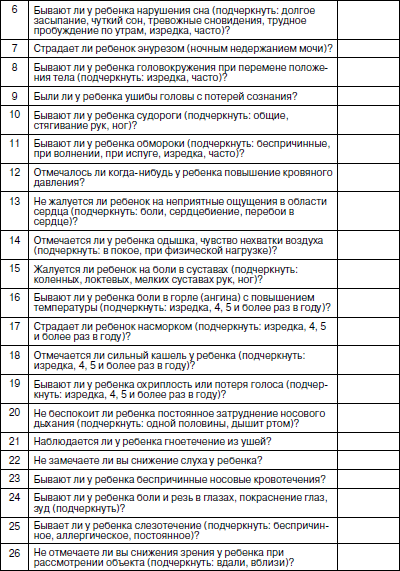 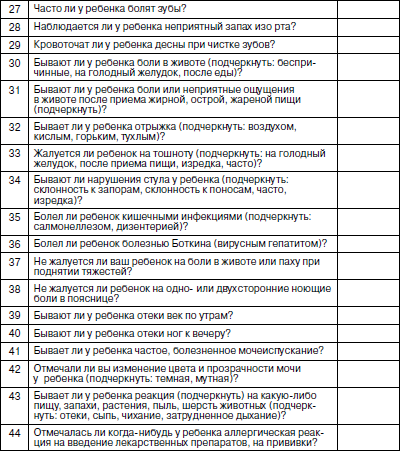
Дата заполнения:__________ Подпись заполнившего анкету ОБОБЩЕНИЕ РЕЗУЛЬТАТОВ ПРОВЕДЕННОГО АНКЕТИРОВАНИЯ (заполняется медработником ДОУ)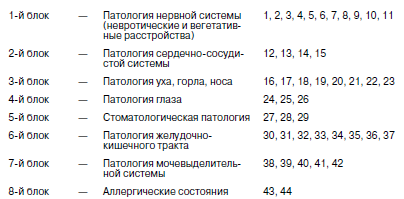 Медсестра:__________ Дата:_______________ ЗАКЛЮЧЕНИЕ (предварительное):____________ Врач детского учреждения________Дата:_____ ОЦЕНКА АНКЕТНОГО ТЕСТАРезультаты анкетного теста обобщаются медицинской сестрой учреждения, которая в сводной таблице (табл. 6) обводит номера вопросов, на которые получены положительные ответы. Истории развития ребенка вместе с анкетными тестами, имеющими положительные ответы на поставленные вопросы, передаются врачу учреждения, который осматривает детей и решает вопрос о необходимости их дополнительного обследования в лаборатории или консультации узких специалистов. Вопросы 1-11: при положительном ответе на вопросы 1, 2, 3, 4 раздельно или в парном сочетании (например, 1 и 2, 1 и 3, 2 и 4 и т. д.) – наблюдение врачом учреждения; при положительном ответе на остальные вопросы раздельно или в парном сочетании – консультация невропатолога обязательна. При положительном ответе натри и более вопросов данного блока (в любом сочетании) – консультация невропатолога обязательна. Вопросы 12–15: при положительном ответе на любой из вопросов данного блока – наблюдение врача учреждения, по показаниям – консультация кардиолога или ревматолога. Вопросы 16–23: при положительном ответе на вопросы 16–20 раздельно или в сочетании – наблюдение врача учреждения, по показаниям – консультация оториноларинголога. При положительном ответе на вопросы 21–23 – консультация оториноларинголога обязательна. Вопросы 24–26: при положительном ответе на вопросы 24–25 – наблюдение врача учреждения, по показаниям – консультация окулиста. При положительном ответе на вопрос 26 – консультация окулиста обязательна. Вопросы 27–29: при положительном ответе на вопросы 27–28 – направление на прием к стоматологу, при положительном ответе на вопрос 29 – наблюдение врача учреждения, при необходимости – консультация стоматолога. Вопросы 30–36: при положительном ответе на один из вопросов данного блока – обследование врача учреждения, на два и более вопросов – обследование врачом учреждения с дополнительными специальными исследованиями, по показаниям – консультация гастроэнтеролога. Вопрос 37: при положительном ответе – обследование врачомучреж-дения, при необходимости – консультация хирурга. Вопросы 38–42: при положительном ответе на один из вопросов – наблюдение врача учреждения, на несколько вопросов – обследование врачом учреждения с дополнительными специальными исследованиями, по показаниям – консультация нефролога. Вопросы 43–44: при положительном ответе на каждый или оба вопроса – наблюдение врача учреждения, при необходимости – консультация аллерголога. Наши исследования показали, что 60–70 % выявленной в процессе медосмотра патологии подтверждается жалобами по скрининг-анкетам. Но подавляющее большинство анкетных жалоб не подтверждаются соответствующим диагнозом. Основная масса неподтвержденных диагнозом жалоб является показателем донозологической диагностики. Проведение иммунологического скрининг-анкетированияПри проведении клинического скрининг-анкетирования часто затрагиваются вопросы, связанные с нарушением иммунной системы. Тем не менее необходимо дополнительно использовать иммунологическое скрининг-анкетирование. Оно направлено на выявление экзогенных химических, физических, биологических и эндогенных факторов, повышающих риск развития иммунологических нарушений. Анкета выдается родителям детей, которые должны ее заполнить. Образец анкеты представлен в табл. 7. Таблица 7 АНКЕТАдля выявления «групп риска» развития иммунологических нарушенийФамилия________ Имя_______ Пол_____ Дата рождения______ Национальность_____ Профессия родителей до рождения ребенка: Мать: место работы_____________ должность_____ Отец: место работы_____________ должность _____ 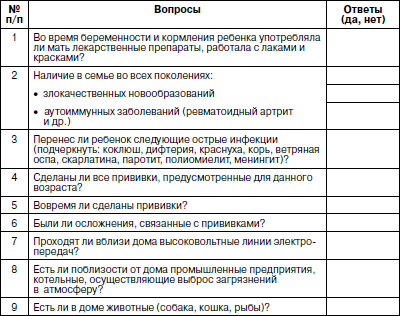
При выявлении влияния неблагоприятных производственных факторов на организм родителей в период, предшествующий рождению ребенка, при положительных ответах на любой из вопросов 1–3, при отрицательных ответах на любой из вопросов 4–6, а также при положительных ответах на два и более вопросов 7–9 рекомендуется наблюдение ребенка у врача учреждения, по показаниям – иммунологическое исследование. Исследование функционального состояния основных органов и систем детского организмаПодсчет частоты дыханий производится по движению грудной или брюшной стенки незаметно для исследуемого. Сначала подсчитывают пульс и затем, не прерывая процесса, частоту дыханий в минуту (подсчет дыханий облегчает положенная на грудь или живот ребенка рука исследователя). У взрослого человека в покое частота дыхания составляет от 16 до 20 в мин (у новорожденного – 40–45; в 2–3 года – 25–30; в 5–6 лет – около 25). Во сне частота дыхания уменьшается до 12–15 в мин, а при физической нагрузке, эмоциональном возбуждении, после обильного приема пищи учащается (это особенно характерно для детей). Патологическое уменьшение частоты дыхания является, как правило, симптомом тяжелых заболеваний центральной нервной системы или токсических поражений дыхательного центра. После обычного выдоха взрослый человек может дополнительно выдохнуть из своих легких еще около 1500 мл воздуха, но и после этого в легких остается определенный объем так называемого остаточного (запасного, резервного) воздуха. То же наблюдается и после обычного вдоха (1500 мл добавочного воздуха). Сумма объемов дыхательного, запасного и добавочного воздуха составляет жизненную емкость легких (ЖЕЛ), которая является информативным показателем функционального состояния органов дыхания, отражающим функциональные возможности внешнего дыхания. Однако исследование ЖЕЛ применимо лишь для детей, начиная с 5-6-летнего возраста, когда достаточного развития достигает волевая регуляция дыхания. ЖЕЛ означает объем воздуха, который определяется при максимальном выдохе после максимального вдоха. ЖЕЛ косвенно указывает на максимальную площадь дыхательной поверхности легких, которая обеспечивает газообмен. Величина ЖЕЛ зависит от возраста, пола, роста, веса, степени развития дыхательного аппарата (размеры грудной клетки, подвижность ее сочленений, сила дыхательных мышц, эластичность легких и т. д.) и нормируется по так называемой должной ЖЕЛ (ДЖЕЛ). Должная ЖЕЛ для детей от 4 до 17 лет может быть легко рассчитана с помощью эмпирических формул:
В среднем, величина ЖЕЛ у детей 5–6 лет около 1150 мл. Методика измерения ЖЕЛ. Установить стрелку спирометра на «О». Протереть спиртом мундштук прибора, затем максимально глубоко вдохнуть воздух и, зажав нос пальцами (или специальным носовым зажимом), сделать, не торопясь, максимально глубокий выдох через мундштук прибора. Сделать три измерения с 15-секундными перерывами. Взять среднюю величину и дать оценку полученному показателю в сравнении с ДЖЕЛ. О состоянии функции кровообращения в организме свидетельствуют следующие показатели: частота сердечных сокращений (ЧСС) , или частота пульса (табл. 8). Таблица 8 Частота пульса (ЧП) у детей дошкольного возраста(по А.Ф. Туру, 1967)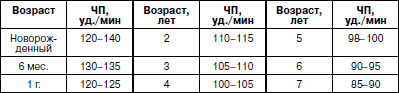 Величина артериального давления (АД) . Артериальное давление у детей тем ниже, чем моложе ребенок. Если ребенок здоров, АД в основном постоянно, несколько снижаясь во сне и повышаясь во время мышечной работы, плача, психических переживаний, приема пищи и пр. Средние цифры АД у детей приведены в табл. 9. Таблица 9 Средние уровни артериального давления (АД) у детей дошкольного возраста(по А.Ф. Туру, 1967)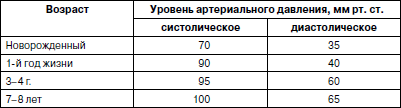 Максимальное (систолическое) артериальное давление (САД) . Нормативные значения у детей до и после 1 года можно ориентировочно рассчитать по формуле:
Нормальная гемограмма детей дошкольного возраста представлена в табл. 10. Таблица 10 Гемограмма детей в возрасте от 1 года до 7 лет(по А.Ф. Туру, 1967)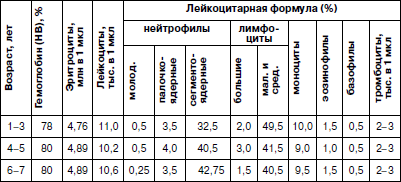 Выделение контингента часто и длительно болеющих детей Выделение контингента часто и длительно болеющих детейАнализ полицевого учета острой заболеваемости в историях развития детей выявляет из их числа контингент часто и длительно болеющих. К часто болеющим (ЧБ) относят детей, имеющих повышенную частоту острой заболеваемости за год, предшествующий медицинскому осмотру (но не календарный год!). Например, если медосмотр проводится в марте – то с марта по март, если в июне – то с июня по июнь и т. д. Учитываются лишь заболевания, носящие простудный характер и обострения хронических заболеваний, связанные со снижением неспецифической резистентности организма. Частота заболеваний, позволяющая отнести ребенка к часто болеющим детям, изменяется с возрастом: до 1 года – 4 и более раз, от 1 года до 3 лет – 5 и более раз, от 3 до 7 лет – 4 и более раз, свыше 7 лет – 3 и более раз за год. К длительно болеющим (ДБ) относят детей с хроническими, тяжело протекающими в период обострения заболеваниями, с длительностью одного заболевания 25 и более дней за год, предшествующий осмотру, или совокупной длительностью перенесенных заболеваний свыше 70 дней в году. Дети, болеющие и часто, и длительно (ЧДБ), выделяются в отдельную группу и требуют оздоровления в специализированных детских учреждениях санаторного типа. Индекс здоровьяИндекс здоровья – это прямой показатель здоровья, выражаемый удельным весом ни разу не болевших за календарный год (с января по январь) детей в изучаемом коллективе. Показатель определяется лишь по результатам годового отчета ДОУ. Сведения для его исчисления представляются врачу средним медработником по результатам анализа полицевого учета заболеваемости в историях развития детей. К ни разу не болевшим детям относятся лишь те, в истории болезни которых за прошедший календарный год отсутствуют данные об острых заболеваниях и обострениях хронических болезней, т. е. заболеваниях, связанных со снижением неспецифической резистентности организма. Несчастные случаи, травмы, экстренные и плановые оперативные вмешательства, клинические обследования и пр. в учет не берутся. Удельный вес ни разу не болевших детей рассчитывается на среднесписочный состав детей в ДОУ за год. Расчет последнего показателя осуществляется следующим образом: суммируется количество детей на первое число каждого месяца и делится на количество месяцев наблюдения. |
|
||
|
Главная | Контакты | Нашёл ошибку | Прислать материал | Добавить в избранное |
||||
|
|
||||
