|
||||
|
|
ЧАСТЬ 1 ЗАБОЛЕВАНИЯ СУСТАВОВ, ПРИЧИНЫ ИХ ВОЗНИКНОВЕНИЯ И ПРОФИЛАКТИКА Людей можно разделить на две категории. В первую входят те, кто никогда не жалуется на недомогания, связанные с суставами, и поэтому не задумывается об их состоянии. Ко второй относятся люди, страдающие заболеваниями суставов. Первой категории людей не следует забывать, что хорошее состояние здоровья может продлиться недолго, если отсутствуют регулярная физическая нагрузка и правильное питание, обеспечивающее организм необходимыми элементами. Укрепить суставы, поддерживать их гибкость и подвижность можно при помощи специальных гимнастических упражнений и массажа. Регулярное выполнение данных процедур позволит улучшить функции всех органов и систем организма в целом: повысить тонус мышц, восстановить кровообращение, дыхание, стабилизировать нервную систему. На сегодняшний день все большее количество людей страдают от недостатка двигательной активности, просиживая целыми днями на работе, а дома – у телевизора. Многие даже не задумываются о том, насколько необходимо организму движение. Новейшие автоматизированные технологии выполняют за человека всю физическую работу. В основном ему не приходится физическим трудом добывать себе пропитание, как это делали наши древние предки, проводя много времени в поисках пищи, активно охотясь и пытаясь выжить в жестоких условиях окружающей среды. В современном обществе все устроено во благо человека. Человечество, стремясь к новым изобретениям и познаниям, все больше внимания уделяет мыслительной работе, в результате чего страдает от физической пассивности. Большинство болезней «молодеет», т. е. поражает людей в более молодом возрасте, чем ранее. К таким заболеваниям относятся болезни сосудов. Даже если они не являются смертельными, то причиняют человеку такую боль, которая делает жизнь невыносимой. В мире на семь человек приходится один, страдающий тем или иным проявлением артрита. Слово «артрит» переводится на русский язык как «воспаление суставов». Нередко люди принимают за артрит недуги суставов, которые не вызваны воспалением. Поэтому необходимо знать строение суставов, принципы их работы и анатомико-клиническую картину артрита. Поражение сустава заболеванием может привести к частичному или полному нарушению его подвижности. При этом процесс может затронуть любые участки сустава: хрящ, синовиальную ткань, суставную жидкость, а также мышцы и связки, фиксирующие сустав. Следует знать, что не каждая боль является следствием заболевания сустава. Например, боль в спине зачастую вызвана спазмом мышц. Поэтому важно установить истинную причину возникновения боли и, исходя из нее, назначать соответствующее лечение. К наиболее распространенным заболеваниям суставов относится остеоартрит, или дегенеративное изменение сустава. Им страдают в основном люди преклонного возраста. По крайней мере у 30 % всего населения и у 60 % людей старше 60 лет наблюдаются какие-либо проявления остеоартрита. Наиболее часто это заболевание затрагивает бедра, колени, пальцы рук и спину, но также может поражать и другие суставы. Остеоартрит проявляется в основном в одном или нескольких суставах в отличие от ревматоидного артрита, который затрагивает все суставы, характеризуется длительным течением и выявляется при анализе крови. В народе артрит часто называют слабостью и изношенностью сустава, т. к., по мнению большинства, болезнь возникает в результате чрезмерных нагрузок. Но это не совсем правильно. Сустав поражается за счет слишком частого использования какого-то одного участка сустава, в то время как все остальные остаются в неподвижности. У многих спортсменов во время тренировок многократно повторяются толчки на один и тот же участок сустава. Все это говорит о том, что физическим трудом нужно заниматься, но следует выбирать оптимальные нагрузки, не перегружать суставы и мышцы. Чрезмерная и долговременная нагрузка приводит к воспалению мышц, связок и соединительной ткани. При этом могут появиться симптомы, сходные с артритом, но разрушение суставного хряща не происходит. Активно двигающиеся суставы намного крепче, чем суставы, которым не хватает физической нагрузки. Но при этом использовать их нужно правильно. Движения не должны быть резкими. Например, у пианистов, страдающих артритом, заболевание никогда не поражает суставы рук, т. к. при игре они активно двигаются, причем движения пальцев отличаются гибкостью и плавностью. В медицине существует мнение, что поврежденный хрящ уже не восстанавливается. Однако некоторые специалисты уверены в обратном. Они полагают, что воспаление сустава развивается лишь в том случае, когда что-то препятствует самовосстановлению хряща. Проведенные исследования показали, что причиной заболевания является неправильное использование нашего организма. Многие врачи считают, что некоторые упражнения, а также массаж очень благоприятно воздействуют на пораженные суставы. Это можно объяснить следующим образом. Синовиальная жидкость, находящаяся в суставной сумке, заменяет суставу кровь. Она обеспечивает его питательными веществами и кислородом и поглощает продукты обмена веществ. Для того чтобы жидкость активно выполняла свои функции, она должна находиться в постоянном движении. Это происходит за счет давления костей друг на друга. При этом возникает давление в синовиальной сумке, в которой находится синовиальная жидкость, из чего следует, что для нормального функционирования синовиальной жидкости суставам необходимо движение. Оно должно быть максимально сбалансированным, т. е. необходимо задействовать все участки тела и не допускать чрезмерного напряжения одного участка и бездействия другого. Если же все-таки перегрузки возникли, в этом случае очень эффективен массаж. Зачастую заболевание поражает лишь одну конечность – колено, бедро, кисть. Часто поражению суставов способствует неправильная осанка. Человек с неправильной осанкой при ходьбе напрягает одну часть своего тела в большей степени, чем другую. Артриту подвержены люди с привычкой сидеть, закинув ногу на ногу, или стоять, опираясь на одну ногу. Заболевания суставов связаны не столько с возрастом, сколько с неправильным обращением с ними. Если постоянно следить за своим здоровьем, то, как правило, с годами движения не сковываются. Чтобы предотвратить развитие болезни, необходимо в первую очередь обратить внимание на то, сколько двигаться и как. Возможно, придется поменять некоторые привычки. Следует выполнять гимнастику. И особенно эффективен при профилактике и лечении заболевания массаж. Глава 1. Строение суставов Сустав представляет собой подвижное соединение костей. В здоровом состоянии они имеют возможность свободно двигаться. Суставы можно сравнить с шарнирами, в задачу которых входит обеспечение плавного скольжения костей относительно друг друга. При их отсутствии кости будут просто тереться друг о друга, постепенно разрушаясь, что является очень болезненным и опасным процессом. Большинство суставов по своему типу относятся к синовиальным. Для них характерно выставление соприкасающихся костей друг перед другом (рис. 1). 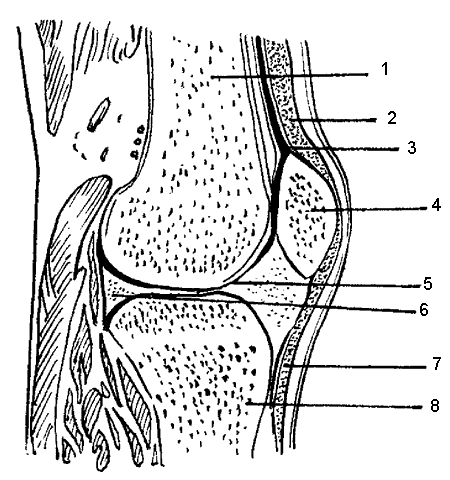 Рис. 1. Строение сустава: 1,8 – кость, 2 – суставная капсула, 3 – суставная полость, 4 – надколенник, 5 – суставная жидкость, 6 – медиальный диск, 7 – связка Суставы также разделяют на простые и сложные. В образовании простых участвуют две кости, сложных – более двух костей. Все виды соединения костей делятся на две группы: непрерывные и прерывные. Прерывное соединение (синовиальное) – подвижное сочленение костей, между которыми расположена щелевидная суставная полость. Непрерывное соединение – это фибринозное соединение, при котором кости как бы сращены между собой соединительной тканью. Соединяются кости посредством плотноволокнистой соединительной ткани, хряща и костной ткани. В подвижных соединениях имеются основные образования: – суставные поверхности; – суставные хрящи; – суставная капсула; – суставная полость. Суставные хрящи представляют собой ткань, наполненную жидкостью. Поверхность хряща ровная, крепкая и эластичная, способна хорошо впитывать и выделять жидкость. Суставная капсула имеет вид замкнутого чехла и образована соединительной тканью. Она окружает сочленяющиеся концы костей и на суставных поверхностях переходит в надкостницу. Суставная капсула имеет толстую наружную волокнистую фибринозную мембрану и внутреннюю тонкую синовиальную мембрану. Последняя выделяет в полость сустава особую клейкую синовиальную жидкость, которая смазывает суставные поверхности. Сустав окружает волокнистая суставная сумка, при помощи которой кости удерживаются рядом и с легкостью перемещаются. Внутренний слой суставной сумки состоит из синовиальной жидкости, которая смазывает и питает хрящ и края сустава. Она создает давление, помогающее суставам противостоять воздействию сдавливающих сил, возникающих при движении. В период двигательной активности происходит улучшение циркуляции синовиальной жидкости в суставной сумке, движения в результате становятся более легкими и свободными. Кроме перечисленных основных образований, существуют вспомогательные: – связки; – суставные диски; – хрящевые пластинки, которые вклиниваются между суставными поверхностями костей. Связки представляют собой плотные пучки соединительной ткани. Они расположены в толще фибринозной мембраны или поверх нее (внесуставные связки), иногда в полости самого сустава (суставные связки). Связки удерживают кости в суставе. Мышцы прикрепляются к костям выше и ниже сустава при помощи связок в виде длинных сужающихся концов самих мышц. Суставы движутся по трем взаимно перпендикулярным осям: фронтальной (горизонтальной оси) – сгибание и разгибание; сагиттальной оси – приведение и отведение; вертикальной оси – вращательное движение. Для шаровидных суставов также характерно круговое движение. Суставы, движущиеся по одной оси, называют одноосными, по двум осям – двуосными (эллипсовидные суставы). Существуют также трехосные (суставы с плоскими суставными поверхностями) и многоосные суставы (шаровидные). Межпозвоночные диски (хрящи) расположены между позвонками в шейном, грудном и поясничном отделах позвоночного столба (рис. 2). Межпозвоночный диск относится к группе волокнистых хрящей. Он состоит из следующих частей: – периферическая часть (фибринозное кольцо); – центральная часть (студенистое ядро). 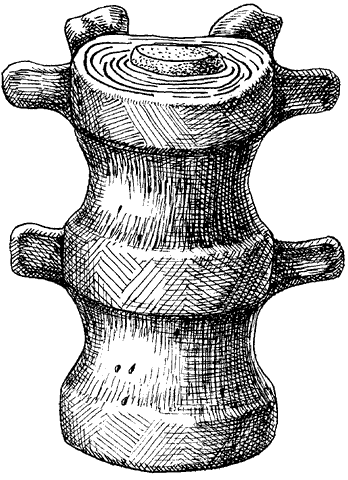 Рис. 2. Межпозвоночные диски Центральная часть межпозвоночного диска отличается большой упругостью и является своеобразной пружинящей прослойкой, которая при наклонах позвоночника смещается в сторону разгибания. Межпозвоночный диск срастается с гиалиновым хрящом, который покрывает поверхности позвонка и соответствует им по форме. Между атлантом и осевым позвонком межпозвоночный диск отсутствует. Толщина дисков неодинакова и уменьшается в направлении к нижнему отделу позвоночного столба. Диски шейного и поясничного отдела спереди несколько толще, чем сзади. В средней части грудного отдела диски тоньше, чем в отделах, расположенных выше и ниже. Хрящевой отдел составляет четверть длины всего позвоночного столба. Между верхним суставным отростком нижележащего позвонка и нижним суставным отростком вышележащего позвонка образуется дугоотростчатое соединение. Суставная капсула крепится по краю суставного хряща, суставная полость – по направлению суставных поверхностей. Симметричные дугоотростчатые соединения представляют собой комбинированные сочленения. Когда один сустав переходит в состояние движения, за ним следует соседний сустав. К длинным связкам позвоночного столба (рис. 3) относятся следующие: 1. Передняя продольная связка, которая проходит вдоль передней поверхности позвонков от атланта до крестца. Передняя продольная связка в нижних отделах позвоночника намного крепче и шире. Глубокие слои этой связки несколько укорочены по сравнению с поверхностными. Они соединяют только прилежащие друг к другу позвонки. Поверхностные же протягиваются на 4–5 позвонков. Передняя продольная связка защищает позвоночник от чрезмерного разгибания. 2. Задняя продольная связка расположена на задней поверхности позвонков, в позвоночном канале. Задняя продольная связка, в отличие от передней, является более широкой в верхнем отделе позвоночного столба. Она прочно сращена с межпозвоночными дисками. Поверхностные пучки этой связки являются более удлиненными, чем глубокие.  Рис. 3. Строение позвоночного столба: 1 – шейный отдел, 2 – грудной отдел, 3 – поясничный отдел, 4 – крестцовый отдел, 5 – копчиковый отдел К коротким связкам позвоночного столба относятся следующие: 1. Желтые связки, занимающие пространство между дугами позвонков от осевого позвонка до крестца. Они состоят из вертикально направленных эластичных пучков желтоватого оттенка. Отсюда и их название. Эти связки очень упруги и эластичны. При разгибании туловища они действуют подобно мышцам, удерживая тело в состоянии разгибания и уменьшая напряжение мышц. При сгибании туловища происходит их натяжение, что также уменьшает мышечное напряжение. Желтые связки отсутствуют между дугами атланта и осевого позвонка. 2. Межостистые связки представляют собой пластинки, которые расположены между остистыми отростками двух соседних позвонков. Наиболее мощными являются межостистые связки поясничного отдела позвоночника, наименее развиты они в области шеи. Сзади межостистые связки сливаются с надостистой связкой. 3. Надостистая связка – это непрерывный тяж, который проходит по верхушкам остистых отростков позвонков в поясничном и грудном отделе. 4. Выйная связка – это тонкая пластинка, состоящая из эластичных и соединительно-тканных пучков. Она проходит в направлении от остистого отростка вверх и, расширяясь, прикрепляется к наружному затылочному гребню и наружному затылочному выступу. 5. Межпоперечные связки представляют собой тонкие пучки, слабо выраженные в шейном и слегка – в грудном отделе позвоночного столба. Наиболее развиты они в поясничном отделе. Крестцово-копчиковое соединение расположено между телами пятого крестцового и первого копчикового позвонков. Оно содержит небольшую полость в межпозвоночном диске и осуществляется следующими связками. 1. Латеральная крестцово-копчиковая связка. Она натягивается между поперечными отростками последнего крестцового и первого копчикового позвонков. 2. Вентральная крестцово-копчиковая связка. Она состоит из двух пучков, расположенных на передней поверхности крестцово-копчикового сочленения. Волокна этих пучков перекрещиваются. 3. Поверхностная дорсальная крестцово-копчиковая связка натягивается между задней поверхностью копчика и боковыми стенками входа в крестцовый канал, покрывая его щель. 4. Глубокая дорсальная крестцово-копчиковая связка. Суставы и связки между затылочной костью и атлантом и осевым позвонком Атланто-затылочный сустав является парным. Суставные поверхности затылочной кости по размеру несколько короче суставных поверхностей атланта. Атланто-затылочный сустав относится к группе эллипсовидных суставов. В обоих, правом и левом, суставах имеются суставные капсулы. Суставная капсула прикрепляется по краю суставных хрящей. Движения суставы совершают одновременно, образуя один комбинированный сустав. Передняя атланто-затылочная мембрана натягивается на протяжении всей щели и срастается. Задняя атланто-затылочная мембрана располагается между задним краем большого затылочного отверстия и верхним краем задней дуги атланта. В переднем отделе она имеет отверстие, через которое проходят сосуды и нервы. При сочленении атланта и осевого позвонка образуются три сустава, два из которых являются парными, а один – непарным. 1. Боковой атланто-осевой сустав – парный комбинированный сустав, образующийся верхними суставными поверхностями осевого позвонка и нижними суставными поверхностями атланта. Он относится к типу малоподвижных суставов. Его суставные поверхности являются плоскими и ровными. В этом суставе происходит скольжение во всех направлениях суставных поверхностей атланта по отношению к осевому позвонку. 2. Срединный атланто-осевой сустав образуется между задней поверхностью передней дуги атланта и зубом осевого позвонка. Задняя суставная поверхность зуба осевого позвонка образует сустав с поперечной связкой атланта. Суставы зуба относятся к группе цилиндрических. К связочному аппарату двух описанных выше суставов относятся: 1. Покровная мембрана. Это широкая, довольно плотная, волокнистая пластинка, натянутая от переднего края большого затылочного отверстия к телу осевого позвонка. Эта мембрана покрывает зуб осевого позвонка со стороны позвоночного канала, а также поперечную связку атланта и другие образования этого сустава. Покровная мембрана является частью задней продольной связки позвоночного столба. 2. Крестообразная связка атланта состоит из двух пучков: продольного и поперечного. Поперечный пучок – это плотный соединительно-тканный тяж, прилежащий к задней суставной поверхности зуба осевого позвонка и укрепляющий его. Пучок также называют поперечной связкой атланта. Продольный пучок состоит из двух, верхней и нижней, ножек. Верхняя ножка проходит от средней части поперечной связки атланта до передней поверхности большого затылочного отверстия. Нижняя ножка начинается от средней части поперечной связки, направляется вниз и закрепляется на задней поверхности осевого позвонка. 3. Связка верхушки зуба протягивается между верхушкой зуба осевого позвонка и средней частью переднего края большого затылочного отверстия. Эту связку рассматривают как рудимент спинной струны. 4. Крыловидные связки образуются пучками соединительно-тканных волокон, натянутых между боковыми поверхностями зуба осевого позвонка и внутренними поверхностями затылочных мыщелков. Реберно-позвоночные суставы Сустав головки ребра образуется суставной поверхностью головки ребра и реберными ямками позвонков. Головки от второго до десятого ребра имеют конусовидную форму. Ямки на позвонках состоят из двух частей: меньшей верхней реберной ямки, расположенной в нижней части тела вышележащего позвонка, и большей нижней реберной ямки, пролегающей у верхнего края нижележащего позвонка. Суставные поверхности реберных ямок позвонков и головок ребер покрыты волокнистым хрящом. В полости суставов второго—десятого ребра находится внутрисуставная связка головки ребра. Она направляется к межпозвоночному диску и делит полость сустава на две камеры. Суставная капсула здесь тонкая и крепится лучистой связкой головки ребра, которая, в свою очередь, исходит от передней поверхности головки ребра и крепится к выше – и нижележащим позвонкам и межпозвоночному диску. Реберно-плечевой сустав образуется сочленением суставной поверхности суставной сумки бугорка ребра с поперечной реберной ямкой поперечных отростков грудных позвонков. Эти суставы присутствуют лишь у десяти верхних ребер. Их суставные поверхности покрыты гиалиновым хрящом. Суставная капсула тонкая и прикрепляется по краю суставных поверхностей. Сустав укрепляется множеством связок: 1. Верхняя реберно-плечевая связка начинается от нижней поверхности поперечного отростка и крепится к гребню шейки нижележащего ребра. 2. Латеральная реберно-поперечная связка натягивается между основаниями поперечного и остистого отростков и задней поверхностью шейки нижележащего ребра. 3. Реберно-поперечная связка располагается между задней поверхностью шейки ребра и передней поверхностью поперечного отростка соответствующего позвонка. Суставы головки и бугра ребра образуют комбинированный сустав. В процессе дыхания движения происходят одновременно в обоих суставах. Грудинореберные суставы Передние концы ребер заканчиваются реберными хрящами. Первый реберный хрящ ребра срастается с грудиной. Реберные хрящи второго—двенадцатого ребра сочленяются с реберными вырезками грудины, образуя грудинореберные суставы. Полость этих суставов представляет собой узкую, вертикально расположенную щель. Суставные капсулы образуются надхрящницей реберных хрящей, укрепляются лучистыми грудинореберными связками, передние из которых сильнее, чем задние. Эти связки лучеобразно проходят от конца реберного хряща к передней и задней поверхности грудины. Они перекрещиваются и переплетаются с одноименными связками противоположной стороны, а также с выше – и нижележащими связками. В результате образуется покрывающий грудину крепкий фибринозный слой, называющийся мембраной грудины. Реберные хрящи пятого—девятого ребра соединяются между собой с помощью плотной волокнистой ткани и межхрящевых суставов. Десятое ребро соединяется волокнистой тканью с хрящом девятого ребра, а хрящи одиннадцатого и двенадцатого ребра заканчиваются мышцами живота. Глава 2. Артриты Артриты – большая группа заболеваний суставов воспалительного, дистрофического и смешанного характера. По этиологическому, патогенетическому и клинико-анатомическому принципу основные формы артрита выделяются в четыре группы: 1. Инфекционные артриты, которые, в свою очередь, делятся на: – с неустановленным возбудителем (ревматические); – инфекционные неспецифические (ревматоидные); – инфекционные определенной этимологии (туберкулезные, гонорейные, бруцеллезные, дизентерийные, сифилитические, гриппозные, послетифозные, септические и артриты после острых детских инфекций). 2. Дистрофические (неинфекционные) артриты, среди которых различают: – доброкачественные профессиональные; – деформирующий остеоартрит (артроз, спондилез); – обменно-дистрофические (подагрический, уровская болезнь); – невродистрофические (табетический, при параличах, поражениях спинного мозга, при повреждении периферических нервов и др.); – дистрофические, эндокринопатические (тиреотоксические, овариотоксические, артриты при акромегалии и др.). 3. Травматические артриты, при которых происходят открытые и закрытые поражения суставов. 4. К редким формам артрита относятся анафилактический, псориатический, перемежающаяся водянка сустава, артрит при геморрагических диатезах, опухоли суставов, хондроматоз суставов. Воспалительный процесс в суставе может протекать в форме хронического или острого воспаления. Ревматический полиартрит Ревматический полиартрит может протекать в острой и хронической форме. Обе формы имеют пока не установленную этиологию. Существует предположение, что данное заболевание вызывается вирусом. Многие специалисты считают, что острый ревматизм развивается из-за повышенной чувствительности организма к той или иной инфекции, очаг которой присутствует или имелся раньше в организме (частые ангины, гаймориты и т. д.). При остром ревматическом полиартрите болезнь начинается с резкого повышения температуры и сильной боли в суставах. Поражается один или сразу несколько суставов. Затем некоторое время длится ремиссия, после чего начинается новая атака ревматизма с повышением температуры и вовлечением в заболевание новых суставов. В пораженных суставах ощущается сильная боль, что является признаком начала изменений в них. Происходит опухание суставов, кожа над ними становится напряженной, появляется отечность. Начинается воспаление во внутрисуставной сумке и околосуставных тканях. Каждое движение причиняет сильные боли, движения ограничены. Больной обычно прикован к постели. Болезнь может продолжаться 1–2 месяца и дольше. При правильном лечении сильных изменений в суставах не происходит, однако сердце и другие органы могут быть поражены на протяжении длительного времени, а иногда и всей жизни. Хронический ревматический полиартрит возникает как следствие перенесенного острого полиартрита. При данной форме заболевания поражаются не только суставы, в которых имелись болезненные изменения ранее, но и здоровые суставы. Основным симптомом заболевания являются ноющие боли в суставах, усиливающиеся в холодную, сырую погоду. Болезнь протекает без повышения температуры тела. Возникает припухлость суставов, которая является не столько следствием разрушения самих суставов, сколько из-за вяло текущего воспалительного процесса в околосуставных тканях. Со временем из-за разрушения головок пястных и плюсневых костей происходит искривление пальцев конечностей. К хроническим ревматическим полиартритам относится узловатый ревматизм, при котором в подкожной клетчатке появляются болезненные узлы. Они в большинстве случаев возникают симметрично, чаще на голенях, в области коленных, голеностопных и локтевых суставов, а также на пальцах рук, иногда на пальцах ног. Изредка узлы поражают мышцу сердца и синовиальную оболочку суставов. Они отличаются от геберденовских узлов тем, что являются подвижными, сохраняются в течение длительного времени и сами исчезают, оставляя едва заметный рубец в случае, если узел был крупным. Ревматоидный артрит Ревматоидный артрит является системным заболеванием соединительной ткани с преимущественным поражением суставов по типу эрозивно-деструктивного прогрессирующего полиартрита. Причины, вызывающие данное заболевание, до сих пор точно не выявлены. Существуют сведения, что этиологическую роль здесь играет вирус. Некоторые специалисты полагают, что болезнь возбуждают определенные виды микоплазм и микроорганизмов, вызывающие орнитоз. Развитию болезни способствуют состояние исходной реактивности, хронические инфекции, переохлаждение, чрезмерная инсоляция. Большую роль здесь играет иммунная система человека, которая вместо того, чтобы защищать пораженные участки, начинает «атаковать» собственные суставы. При ревматоидном артрите имунная система организма борется с собственными клетками, принимая их за инородные и враждебные. Причину возникновения данного заболевания пока не выявили. Но многочисленные исследования показали, что развитие иммунных заболеваний, к которым принято относить и ревматоидный артрит, тесно связано с перенесенными больным стрессами. Существует мнение, что перевозбуждение симпатической и парасимпатической нервной системы играет главенствующую роль в возникновении ревматоидного артрита. Ревматоидным артритом страдает около 4 % всего населения, в основном он распространен среди женщин. В некоторых случаях в начале развития данного заболевания больной может чувствовать острое недомогание. У него повышается температура, возникают резкие боли в суставах, в особенности по утрам. Но чаще в самом начале болезнь протекает незаметно. Значительных изменений в суставах не происходит. Появляются неприятные ощущения в области суставов, покалывание в пальцах, мышечная вялость, снижение работоспособности. У некоторых больных вначале появляется моноартрит (поражается крупный сустав), и лишь через продолжительное время заболевание переходит на другие суставы. Сегодня существует ряд методов, позволяющих выявить заболевание на ранних стадиях моноартрита, когда соседние суставы поражены еще в малой степени. В большинстве случаев страдают мелкие суставы кости, реже – позвоночник. При этом возникает боль, которая усиливается при двигательных нагрузках и ослабевает ночью в состоянии покоя. Для заболевания характерно резко прогрессирующее снижение двигательной активности, постепенное развитие деформаций, контрактур, подвывихов. Все это приводит к атрофии мышц. В коже образуются ревматоидные узелки. Также симптомами артрита являются утреннее напряжение и боли в суставах, временная потеря их эластичности, причем эти проявления наступают даже после кратковременного бездействия сустава, а после ночного сна они значительно усиливаются. Это происходит из-за того, что в период бездействия вокруг сустава накапливается жидкость, которая постепенно ликвидируется при выполнении движений. Заболевание может сопровождаться мышечными болями, потерей веса, анемией и лихорадкой. Специфичным для артрита является поражение аорты и внутренних органов. В связи с этим различают суставную и суставно-висцеральную его форму. Висцеральные и системные проявления могут быть разными. Поражаются легкие, сердце, глаза, почки, кровеносная система, кишечный тракт. Зачастую страдает центральная нервная система. Больной становится раздражительным, быстро утомляется. Во время обострения заболевания сустав отекает и краснеет. Выделяют три стадии течения заболевания: минимальную, умеренную и максимальную. На начальной стадии видимые изменения сустава отсутствуют, обнаруживаются лишь признаки остеопороза, т. е. легкое ограничение подвижности больного сустава без снижения работоспособности. На второй стадии появляется сужение суставных щелей за счет эрозивного поражения хряща и образуются единичные костные эрозии. Больной уже не трудоспособен, зачастую не способен к самообслуживанию. На третьей стадии происходит деформация суставов, образуются подвывихи. Она характеризуется полной потерей подвижности суставов или резким ее ограничением. На четвертой (терминальной) стадии наблюдаются фиброзные и костные анкилозы (рис. 4). 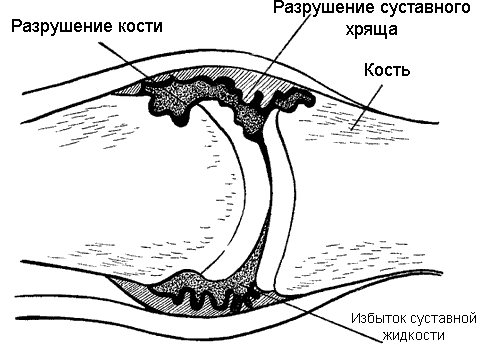 Рис. 4. Поражение сустава при ревматоидном артрите Заболевание может протекать в трех различных формах: – моноциклическая (одноразовая), при которой человек, переболев на протяжении нескольких недель или месяцев, выздоравливает и никогда в дальнейшем не сталкивается с проявлениями болезни; – полициклическая, при которой у пациента возникают повторные приступы заболевания, причем в периодах между приступами болезнь никак не проявляет себя или проявляет, но незначительно; – хроническая, при которой человек постоянно страдает от болезни. Инфекционные артриты определенной этиологии Острый артрит Принято выделять первичные острые артриты, при которых инфекция проникает в сустав вследствие повреждения его полости (проникающие ранения) или когда воспалительный процесс в суставе развивается в результате тупой травмы сустава с возникновением гемартроза, и вторичные, при которых инфекция попадает в полость сустава гематогенным, лимфогенным путем или проникает в сустав из расположенного в соседних тканях воспалительного очага. Наиболее часто встречаются первичные острые артриты травматического происхождения. Патологические изменения при острых артритах зависят от способа проникновения в полость сустава микроорганизмов и их вирулентности. В зависимости от характера выпота, образующегося в полости сустава, различают серозные, серозно-фибринозные и гнойные артриты. При отсутствии выпота в полости сустава артрит называют сухим. При серозном воспалении ощущаются постоянные боли в области сустава, усиливающиеся при движении. В области поражения возникает гиперемия, кожа отекает. Движения в суставе ограничиваются. В полости сустава скапливается экссудат. Симптомы воспалительного процесса при остром серозном артрите выражены слабо. Иногда у больного наблюдается повышение температуры, общее недомогание, озноб. Своевременно начатое и правильно проведенное лечение позволяет полностью избавиться от заболевания. Однако в некоторых случаях, когда консервативное лечение острого серозного артрита безуспешно и появляются признаки общей интоксикации, воспалительный процесс может перейти в стадию гнойного воспаления. В этом случае больного необходимо в срочном порядке госпитализировать в гнойное хирургическое отделение больницы. Гнойный артрит возникает при проникновении в сустав возбудителей гноеродной инфекции. При этом начинается острое воспаление сустава. Гнойные артриты разделяют на первичные и вторичные. Первичная инфекция проникает при ранах (колотых, пункциях, операционных и т. д.). Вторичная инфекция распространяется на сустав из соседних тканей (остеомиелит, абсцесс, фурункул и др.) или гематогенно-метастатическим путем. Наиболее распространенными возбудителями болезни являются стафилококки, иногда – грамотрицательные бактерии, анаэробная флора. При гнойном артрите зачастую поражается синовиальная оболочка, суставная сумка. При прогрессировании воспалительного процесса развиваются околосуставная флегмона, затеки в межфасциальные и межмышечные пространства. Болезнь сопровождается сильными болями в суставе, усиливающимися при движении, ознобом, повышением температуры тела. Пораженный сустав припухает. Часто развивается сепсис. Могут возникать осложнения в виде анкилозов, вывихов, артрозов, укорочения и деформации конечностей, свищей. Характер воспалительного процесса и его значение зависят от анатомического строения и функции суставов. Поэтому следует каждый сустав рассматривать в отдельности. Плечевой сустав. Клиническая картина выглядит следующим образом: отмечается резкая болезненность в суставе при движениях, температура тела повышена, характерен высокий лейкоцитоз. В общем состояние больного удовлетворительное. В случае распространения гнойного процесса на суставную сумку и околосуставные ткани образуется флегмона суставной сумки, а при прорыве сумки возникают затеки. Образуются глубокие околосуставные гнойники. При этом появляется резко выраженная припухлость сустава, температура кожи над суставом повышается, кожа отекает, образуется гиперемия. Подвижность сустава, вследствие сильных болей, отсутствует. Общее состояние больного резко ухудшается, может перейти в септическое. Локтевой сустав. Серозный и серозно-фибринозный артриты возникают как осложнение после перенесенной общей инфекции. После воспалительного процесса в локтевом суставе происходит ограничение подвижности различной степени. Гнойный артрит здесь выражается в виде флегмоны суставной сумки, реже – в форме гнойного синовита сустава. При флегмоне суставной сумки гной проникает в глубь мягких тканей и зачастую в межмышечные промежутки сгибателей предплечья. При заболевании возникает резкая боль в суставе, ограничение подвижности, сглаженность контуров. При флегмоне суставной сумки с обширным распространением гнойного процесса предплечье опухает, кожа приобретает синюшно-красный оттенок. При гнойной форме артрита необходимо обеспечить неподвижность данного сустава, зафиксировав его при помощи шины или лонгета в согнутом под прямым углом положении. При серозно-фибринозных артритах рекомендуются пасивные движения и массаж во избежание тугоподвижности сустава. Лучезапястный сустав. Лучезапястный сустав отделен от лучелоктевого сустава хрящевой пластинкой, поэтому перехода инфекции с одного сустава на другой обычно не возникает. Легче всего воспаление переходит на суставы запястья. При развитии гнойного синовита образуется флегмона. В этом случае гной распространяется на околосуставные ткани, образуя свищи. Разгибание кисти вызывает резкую боль, отдающую в пальцы. Тазобедренный сустав. Острое воспаление данного сустава может быть серозным, серозно-фибринозным и гнойным. Зачастую в тазобедренном суставе образуется фибринозный выпот, который приводит к образованию спаек между суставными поверхностями, вследствие чего развивается тугоподвижность. Причиной острого воспаления тазобедренного сустава является, как правило, осложнение после какой-нибудь общей инфекции (тиф, скарлатина). Под влиянием инфекции возникает серозный или серозно-фибринозный выпот, который при проникновении стафилококковой или стрептококковой инфекции принимает гнойный характер. Исход артрита – анкилоз в порочном положении. Если не приняты соответствующие меры, заболевание может принять тяжелую форму, при которой не исключен летальный исход. Коленный сустав. Острый гнойный артрит коленного сустава может развиваться по тому же принципу, что и на вышеперечисленных суставах. Серозный и серозно-фибринозный синовит является осложнением остеомиелита проксимального конца большеберцовой кости без непосредственного проникновения гноя в сустав. Причиной возникновения синовита может быть фурункул или рожа в области коленного сустава, а также перенесенная общая инфекция. Клиническая картина выглядит следующим образом. Коленный сустав увеличивается в объеме из-за верхнего заворота. Окраска кожи не изменяется. При пальпации и движении возникают незначительные болезненные ощущения в суставе. На общем состоянии больного синовит практически не отражается. Выпот обычно рассасывается в течение нескольких дней. Изредка, когда образуется большое количество выпота, при движении в суставе слышится хруст. В этом случае возможно развитие сращения, что, в свою очередь, приводит к ограничению подвижности в суставе. Гнойный артрит коленного сустава может протекать в виде эмпиемы, флегмоны суставной сумки и панартрита. Вторичные артриты – осложнения острых инфекционных заболеваний Инфекционные заболевания – такие, как скарлатина, дифтерия, корь, тиф и др., – нередко осложняются поражениями в суставах. Этиология этих поражений обычно сходна с основным заболеванием. Но иногда при инфекционных артритах может возникнуть вторичная инфекция – септическая, гноеродная, не имеющая отношения к основному заболеванию. Этиология некоторых артритов, например тифозных, дифтерийных и др., обусловлена соответствующей бактериальной флорой. В основном поражение суставов начинается на ранней стадии заболевания, в редких случаях – на более поздней. Большинство заболеваний суставов протекает в острой форме и со значительными деструктивными изменениями. Встречаются формы с более легким течением, а также токсические или аллергические. В зависимости от характера экссудата выделяют серозные, серозно-фибринозные и гнойные формы поражений. Среди гнойных поражений различают нагноение сустава – тяжело протекающее заболевание с переходом на все части сустава (фиброзную капсулу, хрящи и кости) и эмпиему сустава – гнойный синовит (гнойный катар), при котором не происходит поражения синовиальной оболочки, он вызывает лишь незначительные деструкции. Иногда, в особо серьезных случаях, при большом накоплении выпота могут возникать т. н. дистензионные вывихи. Чаще всего от этого страдают тазобедренный и плечевой суставы при тифозных, дифтерийных, скарлатинозных поражениях, при вторичных остеомиелитических артритах. При большом выпоте происходит растяжение связок, что приводит, в свою очередь, к вывихам. При накоплении экссудата в суставе повышается отрицательное в норме давление, что ведет к нарушению суставных соотношений. Кости сустава при дистензионных вывихах не затрагиваются и сохраняют свою структуру. Круглая связка обычно удлиняется, истончается и в конце концов разрывается. Патологические вывихи в тазобедренном суставе в большинстве случаев имеют форму подвздошного смещения. Вывихи могут происходить от малейшего движения ноги, даже самопроизвольно, и с такой же легкостью вправляются обратно, после чего могут легко повториться снова. Бруцеллезный артрит При поражении суставов прежде всего необходимо выявить причину заболевания. Бруцеллезные артриты обычно протекают в форме синовитов, часто бывают серозными или серозно-кровянистыми. При этом появляется выпот, который постепенно рассасывается. Суставная сумка часто перерождается, сморщивается. Из-за этого в суставе возникает тугоподвижность. Данное заболевание прежде всего поражает крупные суставы: тазобедренный, коленный, голеностопный, плечевой, реже – локтевой, лучезапястный и мелкие суставы кистей и стоп. Очень часто бруцеллезный артрит поражает крестцово-подвздошное сочленение. При более легком течении заболевания отмечается «ревматоидная» ломота, иногда образуется небольшой выпот и припухание суставов с покраснением кожи над ними. Боли то усиливаются, то ослабевают в зависимости от колебания температуры тела. При лечении данного заболевания физиотерапия рекомендуется лишь по окончании острого периода заболевания. Тифозный артрит Тифозные артриты встречаются при всех видах тифа, в основном во время выздоровления. При брюшном тифе, паратифе артриты могут возникать в гораздо более поздние сроки. Тифозные артриты разделяют на артралгии, артриты с негнойным выпотом и гнойные артриты. Наиболее часто встречаются синовиальные и синовиально-хрящевые поражения. При последних отмечается нарушение функции хрящей сустава. В большинстве случаев при тифозном артрите страдает тазобедренный сустав. Нередко поражаются грудиноключичный, ключично-акромиальный суставы, подвздошно-крестцовые сочленения. Тифозные поражения не провоцируют сильные разрушения в костях суставов, а вызывают небольшие деструктивные изменения. Вторичные поражения суставов, возникшие вследствие тифозного остеомиелита, проявляются более значительными деструктивными изменениями. Для тифозного артрита характерно значительное накопление экссудата, при котором суставная сумка сильно растягивается, в результате чего могут возникать вывихи. Они наблюдаются преимущественно в тазобедренном суставе. Патологические изменения при тифозных артритах могут быть разными в зависимости от формы поражения. При синовиальных формах воспалительные изменения происходят в синовиальной оболочке, а также образуется серозный и гнойный выпот. При синовиально-хрящевых формах поражаются хрящевые покровы, развиваются поверхностные деструкции. При возвратном тифе наблюдаются легкие, скоропроходящие, не отражающиеся на функции сустава артриты. Для тифозного артрита характерна локализация процесса в позвоночнике, а именно – в его поясничном отделе. Происходит резкое сужение межпозвоночной щели. Со временем пораженные позвонки постепенно соединяются плотными толстыми спайками, которые идут с боковых тел позвонков навстречу друг другу (рис. 5). 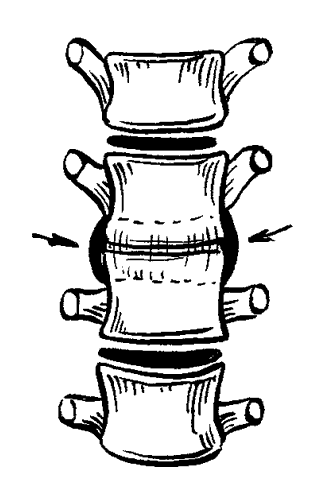 Рис. 5. Костные спайки, соединяющие два позвонка Сыпной тиф дает гнойные метастатические формы заболевания суставов, а также негнойные хронические формы, в основном легко протекающие. В большинстве случаев серозные и гнойные артриты, возникшие как осложнение после тифа, протекают доброкачественно и часто заканчиваются полным восстановлением функций суставов. На ранней стадии поражения суставов характерны явления синовита, при которых происходит быстрое разрушение хрящей. Суставная щель становится нечеткой и сужается. Процесс распространяется и на кость. Но здесь особых деструктивных нарушений не наблюдается. Гриппозный артрит Гриппозный артрит развивается как осложнение во время гриппа или непосредственно после него, редко – через один—два месяца после перенесенного заболевания. Болезнь поражает обычно крупные суставы (плечевой, коленный). В суставах наблюдается незначительный серозно-фибринозный выпот. Зачастую образуются внутрисуставные спайки. Околосуставные ткани воспалены. Больные жалуются на сильные боли и ломоту в области пораженного сустава, при движении боль становится сильнее. Из-за выпота суставы умеренно припухают. Часто поражается четвертый плюснефаланговый сустав нижних конечностей. После перенесенного заболевания в период осложнения у больного при ходьбе отмечаются боли в области подошвенной поверхности стопы. При ощупывании болезненные ощущения появляются в области четвертого плюснефалангового сустава. При остро протекающих формах гриппозного артрита очень полезно проводить тепловые процедуры. При хронических формах хорошие результаты дает тепло – и грязелечение. Как правило, функции суставов при правильном лечении не нарушаются, движения в конечности полностью восстанавливаются. Скарлатинозный артрит Скарлатинозный артрит наблюдается у детей в возрасте от 5 до 10 лет, встречается у 3 % болеющих скарлатиной. В более позднем возрасте, после 25 лет, – у 25 %. Артрит развивается в течение первых двух недель заболевания. При осложнениях в суставах, вызванных скарлатиной, заболевание протекает в легкой форме, когда затрагиваются лишь несколько суставов. Но иногда развиваются и более тяжелые поражения с припухлостью сустава и выпотом. Костные компоненты поражаются лишь частично, а хрящевые – полностью. Суставная щель сужается, становится нечеткой. Функция сустава резко нарушается. Поражение обычно развивается в костный анкилоз. Чаще остальных страдают тазобедренные суставы. В других случаях происходят сильные изменения в костных компонентах сустава с септическими нагноениями сустава. Такие поражения наблюдаются чаще всего в тазобедренном суставе в виде остеомиелита. Скарлатинозные синовиты проходят в более оегкой форме при нормальной и субфебрильной температуре. Многие специалисты считают, что они являются токсическими. При тяжелых пиемических формах в гнойном выпоте сустава обнаруживаются стрептококки. Оспенный артрит При оспе заболевания суставов наблюдаются в большинстве случаев в первичной костной форме, в виде остеоартритов. Сустав вовлекается в процесс вторично при распространении деструктивного процесса из эпифизов и метафизов. Изменения в суставах характеризуются припухлостью, пастозностью, переходящими за пределы сустава, болезненностью при движении. В локтевых суставах при сильных деструктивных изменениях наблюдается разболтанность, из-за которой они способны двигаться во всех направлениях. Примечательным является то, что все эти значительные изменения не сопровождаются тяжелой клинической картиной: температура держится между 37°–38° С, при движениях болевые ощущения незначительны. Через полтора—два месяца происходят репаративные изменения. Очаги деструкции и периостальных наслоений исчезают, разрушенные суставные края кости сглаживаются. Значительные деформации суставных концов костей остаются навсегда как следствие деструктивных изменений. В большинстве случаев происходит поражение локтевых суставов, реже – коленных. В отдельных случаях поражаются лучезапястный и сустав нижней челюсти. Свищи наблюдаются крайне редко. Процесс заканчивается в основном без образования анкилозов. Гонорейный артрит Гонорейные артриты развиваются как осложнение в острый период заболевания гонореей и встречаются лишь у 2–3 % страдающих этим заболеванием. Болезнь развивается в течение первого месяца после обнаружения специфического уретрита. Обычно поражается один сустав, в основном коленный (у мужчин), лучезапястный и голеностопный (у женщин). Процесс заболевания может носить различный характер: 1) серозный, 2) серозно—фибринозный, 3) гнойный, 4) флегмонозный. При серозной форме развивается водянка сустава. Происходят небольшие нарушения функции сустава, боли при этом незначительны. Заболевание длится около месяца и бесследно проходит. Серозно-фибринозная форма часто сопровождается сильными болями в суставе при субфебрильной температуре. Суставная сумка утолщается. При гнойной форме возникает фибринозно-гнойный экссудат. При этом сустав припухает, возникают резкие боли, температура тела повышается. В суставе образуется выпот, суставная капсула утолщается. В синовиальной оболочке возникает острый воспалительный процесс, который затем распространяется и на суставные хрящи. Отмечается резко выраженный остеопороз, сужение суставной щели, деструкция суставных краев костей. Процесс обычно заканчивается фибринозным анкилозом, переходящим в костный. Флегмонозная форма синовита проходит в виде сильного воспалительного процесса. Температура резко повышается. Малейшее движение или прикосновение к суставу вызывает резкую боль. При поражении голеностопного сустава характерны боли в области ахиллова сухожилия, связанные с воспаление суставных сумок. Происходит быстрое разрушение внутрисуставного хряща. В процесс вовлекаются околосуставные ткани и связки, а также околосуставная часть сухожильных влагалищ. Кожа отекает. Связочный аппарат сустава расслабляется, в результате чего сустав становится разболтанным и теряет свои нормальные контуры. Одновременно развивается атрофия мышц конечности. Процесс растягивается на месяцы. Отличительной чертой гонорейного артрита является вовлечение в процесс околосуставных тканей и, главным образом, сухожильных влагалищ. Вследствие образования прочных спаек зачастую процесс заканчивается вначале фиброзным, а затем и костным анкилозом. Сифилитический артрит Артриты третичного (гуммозного) периода – приобретенные, врожденные и поздние – имеют сходную клиническую картину. Наследственный – поздний – сифилитический артрит выявляется в возрасте от 20 до 30 лет. В гуммозном периоде могут быть поражены все ткани сустава: синовиальная сумка, хрящи и кости. При сифилитическом синовите в суставной сумке образуются гуммозные узлы разной формы и величины. На синовиальной оболочке разрастаются ворсины, заполняющие весь сустав. Выпот бывает серозным или серозно-фибринозным. Процесс протекает медленно. Сумка утолщается и сморщивается. Это приводит к деформации сустава со смещением костей. В разных участках сумки происходит ее неравномерное утолщение и растяжение. При сифилитическом синовите сустав выглядит бугристым. Пораженные хрящи разволакиваются. В некоторых участках на них образуются дефекты с очень ровными контурами, проникающие до кости. Зачастую дефекты хряща распространяются на большие участки и обнажают кость. В костном веществе вокруг эпифизов образуются костные разрастания – остеофиты. Для коленного сустава характерно увеличение коленной чашечки. Клиническая картина выглядит так: в ночное время возникают боли в области пораженного сустава, частично нарушаются его функции. Боли начинаются, когда больной ложится в постель, ослабевают к середине ночи и исчезают утром. Если имеется выпот, сустав утолщается. Особенно сильно выпячивается синовиальная сумка. Следует помнить, что массаж пораженных суставов при сифилитическом артрите категорически противопоказан. Деформирующий остеоартрит Деформирующим артритом, правильнее – артрозом, называют первично возникающее хроническое заболевание сустава, в основе которого лежит сочетание атрофических, дегенеративных и пролиферативных, гипертрофических процессов в хрящах и костях. Эти процессы приводят к обезображиванию суставов. Данное заболевание имеет несколько наименований. Некоторые специалисты называют его деформирующим артрозом, остеоартритом, дегенеративной болезнью суставов, больные – просто артрозом или отложением солей. Характерным признаком остеоартроза является боль в суставах, усиливающаяся при движении, в холодную и сырую погоду и ослабевающая в тепле и покое. Количество больных остеоартрозом увеличивается с возрастом. Причина этого заключается в том, что хрящ, покрывающий внутреннюю поверхность суставов, со временем стареет и труднее восстанавливается после травм и физических перегрузок. Хрящ становится дряблым. Под влиянием движения и при нагрузке на сустав хрящ утончается, в некоторых местах совсем стирается. Все это приводит в конце концов к его разрушению. Сустав обнажается, в результате чего кости непосредственно соприкасаются друг с другом, на их поверхности образуются неровности. При этом во время движения в суставе возникает специфический хруст. Со временем он исчезает, т. к. при трении костные поверхности сглаживаются. В суставе развивается воспаление. В костной ткани прогрессирует асептический некроз, затем в ней образуются фибринозная ткань или мелкие костные кисты. Для артроза характерно сильное разрастание костной ткани по краям суставных поверхностей костей. Происходит утолщение и обезображивание эпифизов. Внутрисуставные сумки могут перерождаться и рассасываться, суставная сумка сморщивается. Болезнь развивается в большинстве случаев у женщин после 40–50 лет. Развитию болезни способствуют постоянные перегрузки, связанные со спортом, а также некоторые профессии. Например, у продавцов и преподавателей, которым на протяжении длительного времени приходится стоять, поражаются суставы ног; у грузчиков и шоферов – межпозвоночные диски; у строителей – плечи и локти. Значительную роль в возникновении данного заболевания отводят наследственности. На начальной стадии болезнь может мало беспокоить, в первое время боли возникают только при большой нагрузке. По мере прогрессирования поражения сустава боли становятся более частыми и сильными, ограничивая подвижность больного. У него появляется хромота, больной с трудом двигается. Заболевание может поражать любые суставы – коленный (гонартроз), плечевой (омартроз). Довольно часто страдают тазобедренный сустав и межфаланговые суставы стопы и кисти. Нередко у больных поражается сразу несколько суставов. В этом случае речь идет о полиартрите. Остеоартроз протекает в три стадии. На первой стадии происходит умеренное снижение подвижности суставов. В состоянии покоя и при небольших нагрузках боль отсутствует. Зачастую она появляется при более продолжительных нагрузках или в начале движения после длительного покоя. Происходит небольшое сужение суставной щели, незначительные костные разрастания суставной впадины. На второй стадии заболевания увеличивается ограничение подвижности в суставе. При движении появляется сильный хруст. Боль становится более резкой и ослабевает лишь после продолжительного отдыха. Образуется контрактура сустава, которая приводит к укорочению конечности. Больной начинает хромать, происходит функциональный перекос таза, образуется сколиоз поясничного отдела позвоночника. Щель между суставами уменьшается в два—три раза, возникают грубые костные разрастания вокруг суставной впадины. Суставная часть бедренной кости деформируется. На третьей стадии сустав совсем теряет подвижность. Суставная щель полностью отсутствует. Сочленяющиеся поверхности костей сильно деформированы и расширены за счет краевых разрастаний. Анкилозный спондилартрит (спондилез) Данное заболевание имеет другое название – «болезнь Бехтерева». При его возникновении происходит воспаление участков тела в тех местах, где связки прикрепляются к костям. Анкилозный спондилит практически всегда поражает позвоночник. Преимущественно им страдают мужчины в возрасте от 20 до 40 лет. В процессе заболевания воспаленные участки врастают в края кости. Боль при этом ослабевает, но движения ограничиваются. Поэтому больные анкилозным спондилитом страдают больше от ограничения подвижности, чем от боли. В результате заболевания происходит разрушение тел позвонков с последующей деформацией позвоночника, связки окостеневают. Межпозвоночные хрящи истончаются, тела позвонков сближаются, но не соприкасаются друг с другом. Под действием нагрузки позвонки как бы сжимаются, главным образом в центральном отделе. По краям суставных поверхностей образуются костные шипы с острыми концами, идущие от одного позвонка к другому. Иногда эти шипы спаиваются друг с другом, образуя межпозвоночные мостики, которые перекидываются с одного позвонка на другой (рис. 6). В местах спаек подвижность позвонков полностью утрачивается. В редких случаях заболевание приводит к неподвижности позвоночника. Подобное проявление спондилартрита встречается у одного из ста больных. 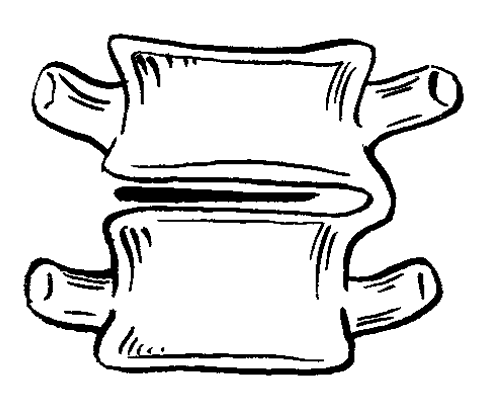 Рис. 6. Деформирующий спондилез (костная спайка между телами позвонков) Заболевание развивается медленно. Подвижность суставов нарушается. При движении и нагрузке возникают боли, которые ослабевают в покое и тепле. Постепенно происходит деформирование суставов. При движении в суставах слышится пощелкивание. Полностью прекратить развитие деформирующего процесса нельзя. Поэтому целью лечения является профилактика образования контрактур. Пораженный сустав должен находиться в покое. Для этого широко используют специально изготовленные для каждого сустава шины (рис. 7). 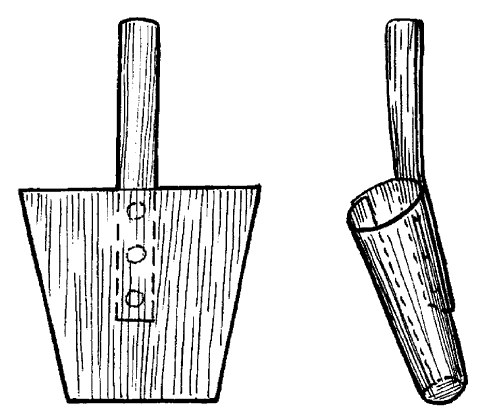 Рис. 7. Шина для фиксации пальца при деформации и переломе Больные анкилозным спондилитом подвержены легочным заболеваниям, например пневмонии. Причиной этого является то, что грудная клетка становится слишком жесткой и не позволяет легким свободно расширяться в процессе дыхания. Геберденовские узлы При данном заболевании поражается один или несколько пальцев руки. Возникает оно в основном у женщин после 40 лет. Признаком заболевания служит появление узелков на обеих тыльных сторонах концевых фаланг пальцев руки. Сначала узелки бывают мягкими и болезненными. Кожа вокруг них иногда краснеет. В суставе, прилежащем к большой фаланге пальца, происходят изменения, похожие на изменения при обезображивающем артрозе: большая фаланга пальца у основания становится плотной, она тесно прилегает к соседней фаланге, становится более короткой и деформируется. Болезненные ощущения при протекании заболевания отсутствуют. Подагрический артрит Подагрический артрит развивается, как правило, в первом плюснефаланговом сочленении у людей преклонного возраста (рис. 8). Заболевание возникает вследствие нарушения общего обмена веществ в связи с неправильной функцией желез внутренней секреции. При этом во всех тканях сустава происходит отложение мочекислых солей (ураты), которые находятся там в виде мелких крупинок или отдельных, сливающихся друг с другом конгломератов в связках, хрящах, костях, суставной сумке, в тканях, окружающих сустав.  Рис. 8. Отложение солей в первом пальце стопы Заболевание может протекать как в острой форме, так и в хронической, с вялым, постепенно прогрессирующим подагрическим процессом. При остром приступе подагрического артрита появляется внезапная боль в районе плюснефалангового сустава первого пальца стопы, обычно в ночное время суток. К утру боль ослабевает. В области сустава происходит резкое опухание тканей, кожа над ними приобретает багрово-синий цвет, становится напряженной. В некоторых случаях отекает тыльная сторона стопы. При прикосновении к суставу и движении появляется сильная боль. За сутки приступы подагры могут повторяться до 15 раз. Затем процесс затихает, и больной снова чувствует себя здоровым. Подобные приступы болей могут повторяться два—три раза в год. Чаще встречается хроническая форма заболевания. Болезнь развивается медленно и незаметно, с отсутствием боли и выраженных внешних признаков поражения суставов. Но суставы постепенно начинают утолщаться, деформироваться, палец несколько искривляется. Ограничиваются движения в области плюснефалангового сустава. В расположенных вокруг сустава тканях образуются узелки (скопление уратов). Хроническую форму подагрического артрита можно спутать с ревматическим артритом и деформирующим артрозом. Распознать его можно лишь по наличию специфических узелков и при рентгене. Гемофилический артрит Данному заболеванию подвержены исключительно мужчины. Женщины передают гемофилию своим детям мужского пола, но сами ею не болеют. Заболевание встречается чаще в молодом возрасте. У больных гемофилией из-за незначительной травмы или неловкого поворота конечности происходит кровоизлияние под кожу, в том числе и в полость травмированного сустава. В основном поражаются крупные суставы (коленный, локтевой, голеностопный, тазобедренный). Мелкие суставы страдают значительно реже. Поражение сустава при гемофилическом артрите сходно с травматическим внутрисуставным кровоизлиянием. Сустав теряет нормальные контуры, возникает небольшая боль. Температура немного повышается, но состояние больного бывает удовлетворительным. Кровоизлияние в сустав может повторяться несколько раз через определенные промежутки времени. При первом кровоизлиянии гематома рассасывается, припухлость исчезает, температура снижается до нормальной. При повторных кровоизлияниях сгустки крови организуются, суставная сумка утолщается. Хрящи истончаются, что приводит к сужению суставной щели. Иногда в результате многочисленных кровоизлияний в самом губчатом веществе эпифизов развиваются очаги некроза. Нередко происходит разрушение костной ткани в межмыщелковой ямке бедра: костный дефект образуется в форме глубокой ямки с гладкими стенками и нависающими краями (рис. 9). 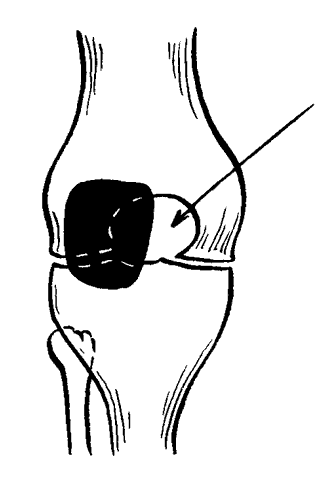 Рис. 9. Костный дефект в межмыщелковой ямке бедренной кости при гемофилическом артрите При легком течении заболевания исход благоприятный. В более тяжелых случаях, когда происходит разрыв связок и сморщивание суставной сумки, могут развиться контрактуры сустава. Иногда при сильном разрушении хрящей эпифизов возникают анкилозы суставов. В зрелом возрасте кровоизлияний в полость суставов не бывает. Табетический артрит Заболевание возникает у людей пожилого возраста. Поражаются в основном нижние конечности, а именно коленный сустав. Обычно страдает один сустав, но бывают случаи, когда в процесс вовлекаются несколько суставов. В начале заболевания развивается синовит. Со временем на синовиальной оболочке возникают ворсинки, отторгнувшиеся частицы которых превращаются в свободные суставные тела. Суставная сумка утолщается. Нередко в ней происходит отложение солей. Сумка спаивается с мягкими околосуставными тканями, превращаясь в плотный чехол. Постепенно происходит нарушение трофики сустава. Хрящи, крестовидные связки начинают разрушаться. На хрящах возникают узуры. С одной стороны, костная ткань разрушается, с другой стороны, происходит восстановление эпифизов. По краям эпифизов разрастаются крупные остеофиты, от которых отсоединяются части костной ткани. В то же время части эпифизов со стороны суставной щели полностью рассасываются. Сустав сильно обезображивается (рис. 10). 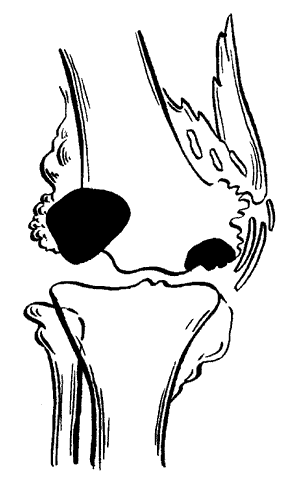 Рис. 10. Табетический артрит коленного сустава Патологический процесс в суставе развивается стремительно. Сустав сильно увеличивается в результате образования выпота. Накопление жидкости происходит быстро. Связочный суставной аппарат расслабляется, в связи с этим сустав становится разболтанным, происходят подвывихи. При движении в суставах слышится хруст. При пальпации свободные тела легко прощупываются. Функция сустава нарушена. В самом начале заболевание протекает безболезненно. Сирингомиэлический артрит Заболевание развивается у людей в среднем возрасте, чаще у мужчин, чем у женщин, причем верхние конечности страдают в несколько раз чаще, чем нижние. Это связано с тем, что шейный отдел спинного мозга поражается сирингомиэлией чаще, чем остальные отделы спинного мозга. При сирингомиэлическом артрите кости не просто разрастаются, а происходит как бы их расплавление. Заболевание начинается внезапно развитием выпота в суставе. Суставы разбалтываются и обезображиваются. Из-за этого происходят вывихи, возможны патологические переломы. Несмотря на значительные патологические изменения, процесс протекает относительно безболезненно. В некоторых случаях развивается специфическая дистрофия пальцев кисти. Окончания ногтевых фаланг частично рассасываются, возникает некроз. Фаланга пальца укорачивается, обезображивается. Дистальные концы головок основных и средних пальцев рассасываются. Происходит деформирование суставных площадок головок фаланг, их плоскость делается косой, в результате соприкасающиеся фаланги становятся друг к другу под углом (рис. 11). 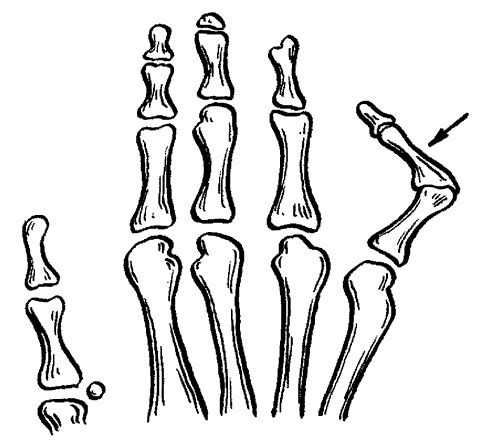 Рис. 11. Деформированные суставные площадки фаланг пальцев кисти при сирингомиэлическом процессе У больных сирингомиэлическим артритом при малейшей травме возникают переломы костей. Травматические артриты При неоднократно повторяющейся травме сустава может развиться травматический артрит. Иногда даже при микротравмах происходит внутрисуставное или околосуставное кровоизлияние, которое порождает асептический синовит. При этом синовиальная оболочка и хрящ пропитываются кровью. При медленном рассасывании выпота в хрящах образуются очаги разрушения. Хрящ становится тоньше. Суставная щель суживается. Края кости начинают разрастаться. Эти патологические нарушения могут вызвать нарушение функции сустава. После первой острой травмы в течение суток развивается отечность. При любом, даже незначительном движении в суставе возникают острые боли. Сустав теряет свои нормальные контуры сначала от кровоизлияния, затем от синовита. Подвижность в суставе ограничена. При микротравмах значительного кровоизлияния в сустав не происходит, боли и нарушение функции развиваются постепенно. При правильном лечении исход заболевания бывает в основном благоприятный. Лишь изредка в травмированном суставе остается ограниченная подвижность в результате разрастания костной ткани и разрушения хряща. В основную задачу лечения при травматическом артрите входит ускорение рассасывания кровоизлияния и предупреждение развития тугоподвижности сустава. Поэтому через неделю после получения травмы рекомендуются физиотерапевтические процедуры, в том числе и легкий массаж. В случае, если имеется внутрисуставной перелом, суставу необходимо обеспечить покой. При заболевании сустава вследствие микротравм покой рекомендован только в моменты сильной боли. В дальнейшем необходимо избегать подобных микротравм. |
|
||
|
Главная | Контакты | Нашёл ошибку | Прислать материал | Добавить в избранное |
||||
|
|
||||
