|
||||
|
|
Глава 5 Неврологические синдромы и неотложные неврологические состояния 5.1. Аневризма головного мозга и субарахноидальное кровоизлияние Аневризмой называют местное расширение просвета артерии вследствие изменения или повреждения ее стенки. Аневризмы являются главной причиной нетравматического субарахноидального кровоизлияния. Патофизиология • Факторы риска субарахноидального кровоизлияния: – курение; – хронический алкоголизм и однократное употребление алкоголя в больших количествах; – артериальная гипертония (АГ); – избыточная масса тела; – прием наркотических средств. • При субарахноидальном кровоизлиянии кровь поступает под паутинную оболочку и распространяется по базальным цистернам, бороздам и щелям мозга. • Кровоизлияние может быть локальным или заполнять все субарахноидальное пространство с образованием сгустков. • К клиническим проявлениям кровоизлияния относят: – сильную внезапную головную боль «жгучего» или «распирающего» характера; – утрату сознания (от нескольких секунд до нескольких дней и более); – менингеальный синдром, который проявляется ригидностью мышц затылка, симптомом Кернига, светобоязнью, гиперакузией (болезненно острым слухом); – гипертермию; – психомоторное возбуждение. По клиническому течению аневризмы разделяют на три основные группы: • разорвавшиеся (апоплексическая форма), которые приводят к субарахноидальным или другим видам кровоизлияния; • неразорвавшиеся (паралитическая форма); • случайно обнаруживаемые (бессимптомные). Первичный осмотр • Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии, тахипноэ, брадипноэ, признаков гипоксии. • Изучите историю болезни пациента, особое внимание обратите на жалобы о внезапной сильной головной боли, тошноте, рвоте.
• Оцените уровень сознания пациента. • Отметьте наличие/отсутствие у пациента лихорадки, беспокойства, раздражительности; расспросите, нет ли у него пятен перед глазами. • Проверьте наличие визуальных дефектов. Первая помощь • Уложите пациента в постель в положение Фавлера, затемните комнату, следите за соблюдением пациентом постельного режима. • Обеспечьте дополнительный доступ кислорода. • Установите внутривенный катетер. • По назначению врача начните внутривенные вливания (коллоиды, кристаллоиды). • Отправьте кровь на анализ ее газового состава. • Подготовьте пациента к диагностическим мероприятиям, в том числе к компьютерной томографии. • По назначению врача начните лечение: – вазоконстрикторами, чтобы нормализовать кровяное давление; – кортикостероидами, чтобы уменьшить отек головного мозга; – фенобарбиталом или другими успокоительными средствами; – умеренными слабительными, чтобы предотвратить напряжение при дефекации, которое в данной ситуации может сказаться крайне отрицательно.
Последующие действия • Подготовьте пациента к хирургической операции. • Постоянно контролируйте жизненно важные параметры пациента, немедленно сообщайте врачу о существенных изменениях, особенно о повышении или снижении давления. • Не давайте образоваться у пациента пролежням – переворачивайте пациента с одного бока на другой, показывайте, как выполнять несложные упражнения. • Следите за появлением признаков увеличения аневризмы, усиления кровотечения или других осложнений – усиления головной боли, давления, замедления пульса и т.д. • Если у пациента парализована половина лица, кормите его с ложки со здоровой стороны. Превентивные меры Необходимо следить за массой тела, контролировать АД, избегать стрессов, приема алкоголя. 5.2. Контузия мозга Контузия головного мозга – травматическое повреждение вещества головного мозга, при котором обязательно страдает тот или иной участок мозга большей или меньшей величины, что вызывает, кроме коммоционных (см. ниже) симптомов, и нарушения функции мозга. К нарушениям функции головного мозга, наблюдаемым при контузии, относятся парезы (ослабление движений) или параличи (отсутствие движений) в руке или ноге, речевые нарушения, зрительные расстройства. В ряде случаев контузия мозга вызывает эмоциональные расстройства (вспыльчивость, неуравновешенность, повышенную реактивность), что обусловлено повреждением эмоциональных структур (лимбический мозг). Коммоционные симптомы (головная боль, тошнота, головокружение и пр.) беспокоят больного с контузией мозга сильнее, нарушения сознания глубже и продолжительнее. При контузии мозга может наблюдаться и субарахноидальное кровоизлияние, когда под влиянием травмы происходит разрыв сосуда и кровь поступает в подоболочечное пространство. При травматическом субарахноидальном кровоизлиянии развиваются те же симптомы, что при разрыве аневризмы, однако при травме повреждаются более мелкие сосуды и кровотечение часто бывает менее массивным. Патофизиология • Контузия мозга обусловлена частичным повреждением мозгового вещества, сосудистыми нарушениями с кровоизлияниями из мелких сосудов и ликвородинамическими нарушениями с отеком мозга и острой гидроцефалией. • Возможна контузия при завалах большими массами сыпучих тел – песка, гравия, мелких камней (при обвалах) или ушибах массами воды (при подводном взрыве). • При контузии развиваются общие расстройства, связанные с охранительным торможением в центральной нервной системе, как ответ на исключительно сильное раздражение многочисленных нервных окончаний в коже и мягких тканях (рефлекторные поля). Первичный осмотр • Оцените уровень сознания пациента, отметьте, сколько времени длилась потеря сознания. Если пациент в сознании, он может быть взволнован, раздражителен, дезориентирован. • Оцените качество дыхания пациента. • Проверьте показатели жизненно важных параметров пациента, отметьте, есть ли у пациента затруднение дыхания.
Первая помощь • Уложите пациента в кровать. • Отправьте кровь на анализ ее газового состава. • Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации или трахеотомии. • В связи с тем, что при контузии мозга обязательно развивается отек мозга, в первую очередь мероприятия лечебного характера должны быть направлены на его ликвидацию. Последующие действия • Установите мочевой катетер. • Если пациент без сознания, введите назогастральный зонд. • При необходимости подготовьте пациента к краниотомии. • Обеспечьте пациенту покой. Превентивные меры • Необходима пропаганда соблюдения правил личной безопасности, в том числе использование ремней безопасности в автомобиле, использование шлемов при езде на велосипеде, касок при строительных работах и т.д. 5.3. Сотрясение мозга Сотрясение головного мозга представляет травму, при которой не отмечается стойких нарушений в работе мозга. Все симптомы, возникающие после сотрясения, обычно со временем (причем довольно быстро – в течение нескольких дней) исчезают. Стойкое сохранение симптоматики может быть признаком более серьезного повреждения головного мозга. К типичным признакам сотрясения головного мозга относятся: • кратковременная (в течение нескольких секунд или минут) потеря сознания, после которой может возникнуть потеря памяти на события, непосредственно предшествовавшие травме; • тошнота, рвота; • головокружение; • головная боль; • слабость, разбитость, затруднения в мыслительной деятельности. Дольше всего держится обычно головная боль, связанная с отеком мозга легкой степени. С ним же связаны и остальные симптомы. Патофизиология Сотрясение мозга вызывает сильный удар по голове. Первичный осмотр • Оцените уровень сознания пациента. • Проверьте показатели жизненно важных параметров пациента. • Узнайте, при каких обстоятельствах произошло сотрясение. Если пациент не помнит, попробуйте узнать об этом у родственников, свидетелей, тех, кто доставил пострадавшего в больницу. • Узнайте, терял ли пациент сознание при ушибе. • Отметьте, испытывает ли пациент головокружение, тошноту, сильную головную боль. • Спросите у родственников, изменилось ли поведение пациента, стал ли он раздражительным и т.п. • Осмотрите пациента на наличие других повреждений. • Пропальпируйте голову на наличие гематом. • Отметьте, есть ли у пациента амнезия.
Первая помощь • Проследите, чтобы пациент соблюдал постельный режим. Голову пациента можно чуть приподнять. • Обеспечьте покой. • Медикаментозное лечение при сотрясении мозга направлено главным образом на нормализацию функционального состояния головного мозга, снятие головной боли, головокружения, беспокойства, бессонницы и других жалоб. Обычно спектр назначаемых при поступлении лекарств включает обезболивающие, успокаивающие и снотворные, преимущественно в виде таблеток, а при необходимости и в инъекциях, а также сосудистой и метаболической терапии для более быстрого и полного восстановления нарушений мозговых функций. Последующие действия • Постоянно контролируйте жизненно важные параметры пациента, сообщайте о всех изменениях врачу. • При необходимости подготовьте пациента к томографии. • Выполняйте неврологическую экспертизу каждый час, об изменениях сообщайте врачу. • Объясните пациенту и родственникам, что головокружения, головная боль, беспокойство, усталость могут сохраняться в течение нескольких недель после сотрясения. Превентивные меры • Необходима пропаганда соблюдения правил личной безопасности, в том числе использование ремней безопасности в автомобиле, использование шлемов при езде на велосипеде, касок при строительных работах и т.д. 5.4. Эпидуральная гематома Гематома эпидуральная – локальное скопление крови в пространстве между внутренней поверхностью черепа и наружным листком твердой мозговой оболочки (эпидуральное пространство). Патофизиология Эпидуральная гематома является следствием травмы, например перелома черепа. Первичный осмотр • Оцените уровень сознания пациента. • Выполните неврологическую оценку его состояния. • Оцените качество дыхания пациента. • Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии.
Первая помощь • Больному показан строгий постельный режим. • Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации или трахеотомии.
• Обеспечьте пациенту покой. • Если есть раны, обработайте их (возможно, понадобится прививка от столбняка). • Подготовьте пациента к томографии. • Подготовьте пациента к хирургической операции. • По назначению врача пациенту вводят: – антиконвульсанты; – гиперосмотические мочегонные средства, чтобы уменьшить отек головного мозга; – жаропонижающие; Последующие действия • Постоянно контролируйте жизненно важные параметры пациента и его неврологический статус. Если состояние пациента ухудшается, немедленно вызовите врача. • Следите за возможным появлением выделений из носа и ушей. Проверьте простыни на наличие пятен от крови. Превентивные меры Необходимо соблюдать правила безопасности – пристегиваться ремнем безопасности в машине, носить шлем при езде на велосипеде, каску при строительных работах и т.д. 5.5. субдуральная гематома Острая травматическая субдуральная гематома – скопление крови в пространстве между внутренним листком твердой мозговой оболочки и сосудистой оболочкой головного мозга. У пациентов с острой травматической субдуральной гематомой обычно обнаруживают значительно большее первичное повреждение головного мозга, чем у пациентов с эпидуральной гематомой, поэтому результаты лечения этой группы больных значительно хуже. Патофизиология Гематома является следствие травмы, например перелома черепа. Первичный осмотр • Оцените качество дыхания пациента.
• Выполните неврологическую оценку, отметьте уровень сознания пациента, афазию, способность членораздельно произносить слова. • Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии, брадипноэ или тахипноэ, степень гипоксии. • Проверьте историю болезни пациента, выявите наличие в недавнем анамнезе ран или травм, сопровождаемых потерей сознания. • Узнайте, испытывает ли пациент головную боль, слабость, тошноту, рвоту. • Оцените наличие у пациента раздражительности, беспокойства, изменений поведения, свидетельствующих об увеличении внутричерепного давления. Первая помощь • Обеспечьте пациенту постельный режим. • Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации и при необходимости – к ИВЛ. • Отправьте кровь на анализ ее газового состава. • Подготовьте пациента к выполнению магнитно-резонансной томографии. • По показаниям врача введите: • мочегонные средства для уменьшения отека головного мозга; • антиконвульсанты; • слабительные для предупреждения напряжения; • жаропонижающие. Последующие действия • В большинстве случаев при острой субдуральной гематоме необходимо экстренное оперативное вмешательство – краниотомия, удаление гематомы. В послеоперационном периоде необходима интенсивная терапия с поддержкой витальных функций и контроль уровня внутричерепного давления с применением маннитола, вентрикулярного дренажа, барбитуратов, гипервентиляции. Превентивные меры • Проводите профилактические беседы о соблюдении личной безопасности, в частности о том, что при езде в автомобиле необходимо пользоваться ремнями безопасности и по возможности приобретать машины с подушками безопасности. Таблица 4 Степени угнетения сознания (по А.Н. Коновалову и соавт., 1998)  Степень нарушения сознания может быть оценена по шкале комы Глазго (см. таблицу 5). По этой шкале производится оценка трех показателей: речевой продукции, реакции на боль и открывания глаз. Оценку каждого типа ответа выполняют независимо от других. Сумма трех ответов определяет глубину расстройств сознания. Уровень комы может варьировать от 3 баллов (атоническая кома) до 15 (ясное сознание). Таблица 5 Шкала комы Глазго 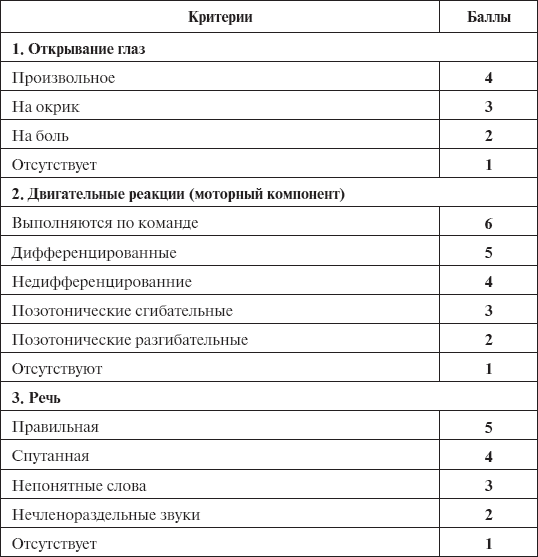 Несмотря на современные технологические возможности, динамическая неврологическая оценка продолжает оставаться одним из наиболее простых и важных способов мониторинга адекватности интенсивной терапии. Данные инструментальных методов всегда должны рассматриваться только в сопоставлении с клинической картиной. Нарастание степени угнетения сознания, глубины двигательных и тонических расстройств, увеличение числа симптомов выпадения функций черепно-мозговых нервов отражают неэффективность терапии. 5.6. Внутримозговая гематома Внутримозговая гематома, или травматическое внутримозговое кровоизлияние, это возникшее в результате сильного удара кровоизлияние в ткань мозга. Обычно диагноз ставят на основании компьютерной томографии головного мозга. Внутримозговая гематома имеет тенденцию к прогрессивному увеличению в течение нескольких дней после травмы, что выявляют на последовательно проведенных контрольных компьютерных томограммах (КТ). В некоторых ситуациях кровоизлияние развивается отсроченно, в таком случае его называют поздним. Патофизиология При возникновении внутримозговой гематомы выделяются два периода. Первый – период расстройств сознания непосредственно после травмы, период так называемого «светлого» промежутка, во время которого больной приходит в сознание, и симптомы повреждения мозга отсутствуют. Второй – период нарастания неврологических симптомов, как очаговых в виде пареза, расстройств чувствительности и т. д., так и общих, с расстройствами сознания различного уровня вплоть до комы. Первичный осмотр • Оцените уровень сознания пациента. • Выполните неврологическую оценку его состояния. • Оцените качество дыхания пациента. • Проверьте показатели жизненно важных параметров пациента, отметьте наличие или отсутствие гипотонии, тахикардии. Первая помощь • Лечение в большинстве случаев консервативное: поддержка витальных функций; коррекция внутричерепного давления с целью поддержания его ниже 25 мм рт.ст. При возникновении дислокации и вклинения (или явной угрозе их развития) показано оперативное вмешательство. Последующие действия • Постоянно контролируйте жизненно важные параметры пациента и его неврологический статус. Если состояние пациента ухудшается, немедленно вызовите врача. • Следите за возможным появлением выделений из носа и ушей. Проверьте простыни на наличие пятен от крови. Превентивные меры • Необходимо соблюдать правила безопасности – пристегиваться ремнем безопасности в машине, носить шлем при езде на велосипеде, каску при строительных работах и т.д. 5.7. Менингит Менингит – воспаление оболочек головного и спинного мозга. При этом заболевании сами клетки головного мозга не повреждаются. Патофизиология • Менингококковый менингит начинается остро: с высокой лихорадки, озноба. В 1 – 2-й день у большинства больных появляется геморрагическая сыпь. Менингеальные симптомы появляются также на 1 – 2-е сутки болезни. Спинномозговая жидкость мутная, молочно-белого или желтоватого цвета, содержит в 1 мл несколько тысяч нейтрофилов. В крови резко выражены островоспалительные изменения. Если не проводить соответствующего лечения, летальность при менингите достигает 50%. • Пневмококковому менингиту, как правило, предшествуют отит, синусит или пневмония, но у половины больных он протекает как первичный. Начало острое, менингеальный синдром выявляется несколько позже, чем при менингококковом менингите. Даже при условии ранней госпитализации болезнь быстро прогрессирует, рано появляются расстройства сознания, судороги, нередко парезы черепных нервов, гемипарез. Спинномозговая жидкость гнойная. • Большие трудности представляют для диагностики менингиты у больных, получавших лечение антибиотиками в недостаточных для выздоровления дозах. В этих случаях температура тела снижается до 37,5–38,5 °С, регрессируют менингеальные симптомы, головная боль становится менее интенсивной, но сохраняет упорный характер, часто остается тошнота, реже рвота. Через несколько дней в связи с распространением процесса на желудочки и вещество мозга наступает резкое ухудшение состояния больных. Появляется общемозговая и очаговая неврологическая симптоматика. В этой группе больных летальность и частота остаточных явлений резко возрастают. • Вирусные менингиты могут начинаться с симптомов, свойственных соответствующей инфекции, тогда как картина менингита развивается позже. В этих случаях наблюдается двухволновое течение болезни. Но менингит с первых дней может быть и ведущим проявлением болезни. В отличие от гнойных бактериальных менингитов, в этом случае лихорадка умеренная, менингеальные симптомы появляются на 2 – 3-й или 5 – 7-й дни с момента начала заболевания, иногда позже. Несмотря на интенсивную головную боль и плохое самочувствие больных, менингеальные симптомы выражены умеренно, часто не в полном объеме, расстройства сознания (исключая вирусные менингоэнцефалиты) не характерны. Люмбальная пункция с эвакуацией 4–8 мл цереброспинальной жидкости приносит больному выраженное облегчение. • Туберкулезный менингит в настоящее время встречается чаще, причем у большинства больных он является первым клиническим проявлением туберкулезной инфекции. Обычно болезнь начинается с лихорадки. Через несколько дней появляется головная боль и рвота. Менингеальные симптомы появляются на 3–10-й дни болезни. Довольно часто обнаруживаются парезы черепных нервов. К концу второй недели, иногда позже, развиваются общемозговые симптомы. При отсутствии специфической терапии больные погибают к концу месяца. При квалифицированном проведении соответствующих мер менингит вылечивается полностью. Первичный осмотр • Проверьте показатели жизненно важных параметров пациента, отметьте наличие/отсутствие высокой температуры. • Оцените уровень сознания пациента, выполните неврологическую экспертизу. Первая помощь • Лечение комплексное, состоит из антибактериальной и противовирусной терапии. • При тяжелых состояниях возможны реанимационные процедуры. Последующие действия • Постоянно контролируйте жизненно важные параметры пациента, его неврологический статус. • Обеспечьте пациенту покой. • Окажите эмоциональную поддержку. Превентивные меры • Для профилактики менингита в некоторых случаях (ослабленным больным, тем, кто меняет место жительства, попадает в те места, где есть наибольшая вероятность заражения менингитом) делается прививка. 5.8. Грыжа межпозвонкового диска Межпозвонковая грыжа возникает в результате дефекта диска и является причиной сильных болей в спине. Выпячиваясь, грыжа давит на корешок нерва на выходе из спинномозгового канала, вызывая тем самым воспаление и отек. Основной симптом грыжи позвоночника – болевой синдром после физических нагрузок или неудобного положения. Грыжа позвоночного диска часто становится причиной парезов или параличей мышц ног, вызывает нарушение функций тазовых органов. Грыжа диска вызывает временную утрату трудоспособности, а зачастую и инвалидность (если не лечить заболевание). Патофизиология • Выпячивание диска происходит, когда его внутренние части выдавливаются через трещины плотной наружной оплетки, выпячиваются в позвоночный канал, а также могут проникать в тело позвонка. • Причинами возникновения межпозвонковой грыжи могут быть остеохондроз, сколиоз, травма, повышенные нагрузки. • Существует два типа методов лечения межпозвоночной грыжи: операция и консервативные методы. Первичный осмотр • Оцените нервно-сосудистый статус пациента.
• Попросите пациента описать характер боли. При межпозвонковой грыже внезапно возникает сильная боль в пояснице, нисходящая к ягодицам и ногам, приступ может повторяться, боль с каждым новым приступом усиливается. • Проверьте походку пациента. • Отметьте, есть ли слабость и атрофия мышц ног. • Выполните тест с подъемом выпрямленных ног. • Проверьте наличие симптома Ласега – появление боли в пояснице и вдоль седалищного нерва у лежащего на спине больного при поднимании выпрямленной ноги, причем боль исчезает при сгибании ноги в коленном суставе. • Узнайте, есть ли у пациента аллергия на йодсодержащие продукты, морепродукты, если планируется диагностический тест с насыщением йодом. Первая помощь • Пациенту должен быть назначен постельный режим. • Подготовьте пациента к магнитно-резонансной томографии, с помощью которой будет подтвержден или опровергнут диагноз межпозвонковой грыжи. • В случае необходимости подготовьте пациента к хирургической операции. • Поощряйте пациента делать движения ногами, насколько ему позволяет его состояние. Расскажите об упражнениях, необходимых и допустимых в данной ситуации. • Следите за состоянием кожи пациента. • По показаниям врача введите: – НПВП; – глюкокортикоиды, чтобы уменьшить воспаление; – внутривенные растворы для улучшения гемоциркуляции; – дайте пациенту слабительные для предотвращения запора. Последующие действия • Примените эластические бинты. • Следите за выполнением пациентом упражнений, укрепляющих спину. • Постоянно проверяйте нервно-сосудистый статус ног. • Проводите курс анальгетиков, особенно необходим прием этих лекарств за полчаса до начала упражнений или ходьбы. • Помогите пациенту начать ходить. Будьте терпеливы. • Окажите эмоциональную поддержку. • После хирургической операции следите за состоянием дренажа. • Рекомендуйте пациенту отдыхать от физических нагрузок при первых проявлениях усталости. • Расскажите пациенту о запрете спать на животе и необходимости поддерживать вес в норме, так как тучность может привести к осложнениям заболевания.
Превентивные меры Расскажите пациентам о необходимости поддерживать вес в норме, правильно питаться, регулярно заниматься физкультурой. |
|
||
|
Главная | Контакты | Нашёл ошибку | Прислать материал | Добавить в избранное |
||||
|
|
||||
