|
||||
|
|
ЧАСТЬ 2 Организация и содержание работы в специальных медицинских группах Введение В настоящее время наблюдаются негативные тенденции в состоянии здоровья детей и подростков. За период с 1992 по 2002 г. частота выявления функциональных отклонений у учащихся младших классов повысилась на 84,7 %, а хронических заболеваний – на 83,8 %. У старшеклассников – соответственно на 73,8 и 39,6 %. Преобладают функциональные нарушения со стороны костно-мышечной (23,3 %) и нервной систем, а также психической сферы (15,8 %), эндокринной системы и обмена веществ (13,6 %) (А. А. Баранов, Л. А. Щеплягина, 2005). Значительная часть детей, посещающих дошкольные учреждения и начальную школу, относится к часто болеющим. Среди неорганизованных детей часто болеющие составляют почти половину (А. Ф. Бойко, П.А.Виноградов, 1994; П. А. Виноградов, 1990, 1996; Ю. Е. Вельтищев, 2000; Н. А. Коровина, 2001). В связи с этим на сегодняшний день практически каждый ребенок по результатам углубленного медицинского обследования может быть либо полностью освобожден от занятий физической культурой, либо отнесен к специальной медицинской группе. С одной стороны, это связано с тем, что абсолютно здоровых детей, действительно, единицы, с другой же, практически отсутствует четкий узаконенный перечень заболеваний и патологических состояний, являющихся основанием для освобождения от занятий физической культурой или зачисления в специальные медицинские группы. Если обратиться к программам физического воспитания в специальных медицинских группах, то нельзя не обратить внимание на то, что они датированы 1986 – 1990 гг. В них отсутствует четкая формулировка задач физического воспитания детей с определенными отклонениями в состоянии здоровья, в связи с чем очень «размыты» рекомендуемые для решения этих задач средства и методы физического воспитания. Учитывая сказанное, мы сочли необходимым провести специальные исследования, основной целью которых являлось обоснование основных путей совершенствования физического воспитания детей младшего школьного возраста, отнесенных к специальным медицинским группам. Глава 1 СОВРЕМЕННЫЕ ПРИНЦИПЫ ФОРМИРОВАНИЯ СПЕЦИАЛЬНЫХ МЕДИЦИНСКИХ ГРУПП Первую серию настоящего раздела исследований мы сочли необходимым посвятить анализу существующих подходов к освобождению детей младшего школьного возраста от занятий физической культурой и зачислению их в специальные медицинские группы. С этой целью нами были просмотрены 1903 медицинские карточки мальчиков и девочек 7-10 лет. Количественный состав сформированных из них медицинских групп для занятий физической культурой представлен в табл. 1. Таблица 1 Количественный состав медицинских групп, сформированных из числа учащихся младших классов общеобразовательных школ  Как видно из представленных данных, только 1079 человек (что составляет 56,70 % от общего числа) по состоянию своего здоровья были пригодны для занятий физической культурой в основной группе; 62 (3,26 %) ребенка были освобождены от занятий физической культурой, 339 человек (17,81 %) зачислены в подготовительную и 181 (9,51 %) – в специальную группы; 242 (12,72 %) рекомендованы занятия ЛФК. При этом наиболее весомую роль как при освобождении детей от занятий физической культурой, так и при зачислении их в специальную медицинскую группу играла патология опорно-двигательного аппарата и сердечно-сосудистой системы (соответственно 27,91 % и 19,30 % случаев). Удельный вес заболеваний и патологических состояний других органов и систем выглядел следующим образом (табл. 2). Таблица 2 Удельный вес различных видов патологии (за исключением патологии опорно-двигательного аппарата и сердечнососудистой системы), явившихся основанием для освобождения детей 7-10 лет от занятий физической культурой или зачисления их в специальную медицинскую группу 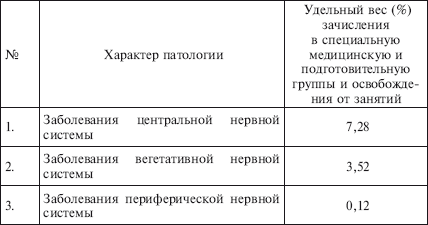 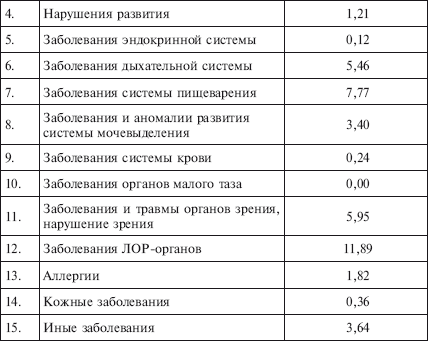 Если тщательно проанализировать сведения об основных диагнозах, явившихся основанием для освобождения детей 7-10 лет от занятий физической культурой или зачисления их в специальную медицинскую группу, становится совершенно очевидным, что формулировка диагноза в подавляющем большинстве случаев носит сугубо произвольный характер и хотя бы поэтому юридически не может служить основанием для распределения детей на медицинские группы. Подавляющее большинство диагнозов требует расшифровки, без которой они как критерии распределения на медицинские группы для занятий физической культурой неправомочны: ¦ пролапс митрального клапана – без указания степени, с регургитацией или без, морфологических изменений клапана, изменений на ЭКГ; ¦ нарушения ритма сердца – без указаний характера нарушений (это могут быть и единичные экстрасистолы, и пароксизмы мерцания предсердий; естественно, и подход к освобождению от занятий физической культурой должен быть различным); ¦ хронический бронхит – без указания характера воспалительного процесса (катаральный, гнойный), функциональных характеристик, фазы заболеваний (обострение, ремиссия). Обозначения целого ряда состояний вообще не вписываются в понятие «диагноз». К ним относятся: ¦ функциональный шум в сердце; ¦ аномалия желчевыводящих путей; ¦ атония желчного пузыря; ¦ гемипарез справа; ¦ дисплазия; ¦ аномалии развития почек; ¦ лордоз; ¦ вертеброгенная дисфункция и др. Вызывает серьезное недоумение зачисление в специальные медицинские группы или освобождение от занятий физической культурой детей с гипотоническим синдромом, остеохондрозом позвоночника, нейроцирку-ляторной дистонией, миопией слабой степени, хроническим фарингитом, искривлением носовой перегородки и т. п. Исходя из возраста обследуемых лиц и их полноценного участия в учебном процессе, трудно поверить в следующие диагнозы: ¦ внутричерепная гипертензия (без указания, является ли она доброкачественной или злокачественной); ¦ сколиоз IV степени (то есть предполагается наличие горба или же речь идет о выраженной сколиотической осанке?). Целый ряд заболеваний и патологических состояний, послуживших основанием для освобождения от занятий или зачисления в специальную медицинскую группу подлежат лечению, приводящему к полному выздоровлению или длительной ремиссии, в период которой дети вполне могут заниматься физическим воспитанием в основной медицинской группе. Это миокардиодистрофия, гипотонический синдром, дискинезия желчевыводящих путей, хронический тонзиллит, хронический фарингит, цистит, ринит, искривление носовой перегородки, гематома грудной клетки, дерматоз, поллиноз и др. Если обратиться к данным литературы, именно лица со сколиотической осанкой, гипотоническим синдромом, часто и длительно болеющие, нуждаются в должном объеме двигательной активности, которая, с одной стороны, должна быть направлена на повышение общей физической работоспособности (выносливости) и функциональных возможностей основных постуральных мышц и, с другой – на двигательную коррекцию соответствующих заболеваний и патологических состояний. Таким образом, освобождение от занятий физической культурой, как и зачисление в специальные медицинские группы, проводится в настоящее время сугубо произвольно. Учитывая это, мы сочли необходимым проанализировать существующую на сегодняшний день документацию, призванную регламентировать процесс допуска к занятиям физической культурой и спортом или освобождения от таковых. Как показали результаты проведенного в этом плане исследования, на данный момент мы, к сожалению, не имеем четко обоснованного перечня заболеваний, являющихся показанием к освобождению от занятий или зачислению в специальные медицинские группы. С очень большими оговорками в этом плане могут быть использованы «Рекомендации по определению медицинской группы для занятий физической культурой при некоторых отклонениях в состоянии здоровья» (Э. Г. Булич, 1986) – приложение 1. Однако, если сравнить данные Рекомендации с аналогичными документами, к каковым, в частности, относятся: Перечень заболеваний, препятствующих отбору для поступления в общеобразовательные школы спортивного профиля, ДЮСШ, центры подготовки резервов большого спорта (Р. Е. Мотылянская с соавт., 1988) – приложение 2; Перечень заболеваний и патологических состояний, препятствующих допуску к занятиям спортом (Г.А.Макарова, А.Б.Краснов, 2000, цит. по Г. А. Макаровой, 2000) – приложение 3; Противопоказания к занятиям соревновательными видами спорта с позиции зарубежных специалистов (Дж. Д. Мак-Дугалл с соавт., 1998) – приложение 4; Сроки динамического наблюдения и показания к снятию с учета больных врачами-терапевтами (Г. П. Матвейков с соавт., 1990) – приложение 5; Примерные сроки начала занятий после заболеваний внутренних органов (Д.М. Российский и Л.Г. Серкин, с изменениями, цит. по Н.В. Гритченко, 1972); Примерные сроки начала занятий после острых заболеваний, травм ЛОР-органов и оперативных вмешательств на ЛОР-органах (В.А. Левандо, Г.А. Левандо, 1986); Примерные сроки начала занятий после заболеваний и повреждений опорно-двигательного аппарата (В.К. Добровольский, цит. по Н.В. Гритченко, 1972) – приложение 6; Сроки допуска к занятиям детей и подростков после острых инфекционных заболеваний и травм – приложение 7, – становится вполне очевидным, что четкая законодательная база распределения учащихся на медицинские группы для занятий физической культурой и освобождения от последних в настоящее время отсутствует. Следует помнить также о том, что даже при условии создания подобного документа (что само по себе представляется крайне сложным) в подавляющем большинстве случаев врачам придется принимать решение об освобождении от занятий или зачислении в специальную медицинскую группу, опираясь исключительно на жалобы обследуемых, ибо для подтверждения объективности субъективных симптомов необходимы, как правило, дополнительные обследования. К сожалению, подобные исследования только ради конкретного решения вопроса о зачислении в специальную медицинскую группу пока никем не проводятся. Если же продолжать опираться на существующие рекомендации, а скорее, не столько на рекомендации, сколько на жалобы обследуемых, причем с учетом того, что процедура освобождения от занятий физической культурой на сегодняшний день отдана на откуп врачам поликлиник и медико-санитарных частей, то становится очевидным, что фактически от занятий физической культурой могут быть освобождены все желающие. На наш взгляд, допуском детей к занятиям школьной физической культурой, прогнозированием состояния их здоровья, определением объема углубленных обследований лиц с пограничными состояниями, а также дополнительных обследований после перенесенных заболеваний должен заниматься врачебно-физкультурный диспансер или врачебно-физкультурный кабинет (при каждой детской поликлинике) в тесном сотрудничестве со школьным врачом. Следует создать при этих учреждениях специальные медицинские комиссии, ответственные за освобождение от занятий физической культурой и зачисление в специальные медицинские группы. Только специалисты, работающие во врачебно-физкультурных диспансерах, имеют необходимый уровень профессиональной подготовки для решения спорных вопросов, касающихся распределения на медицинские группы для занятий физической культурой. Глава 2 ОРГАНИЗАЦИЯ И СОДЕРжАНИЕ ФИЗИЧЕСКОГО ВОСПИТАНИЯ В СПЕЦИАЛЬНЫХ МЕДИЦИНСКИХ ГРУППАХ Ни у кого не вызывает сомнения, что школьное физическое воспитание является одной из форм массовой оздоровительной физической культуры, организация и содержание которой четко сформулированы в рекомендациях Международного олимпийского конгресса в Сеуле (1988) и выглядят следующим образом: повышение уровня обшей физической работоспособности (выносливости), гармоничное развитие мышечного корсета с акцентом на устранение постуральных мышечных дисбалансов, а также повышение координационных возможностей. Когда речь идет о детях, отнесенных к специальной медицинской группе, к трем основным задачам, стоящим перед школьным физическим воспитанием здоровых детей, должны быть добавлены: повышение уровня неспецифической резистентности организма, коррекция функциональных нарушений опорно-двигательного аппарата и двигательная реабилитация заболеваний, послуживших основанием для зачисления в специальную медицинскую группу. Установлению того, насколько данные задачи решаются в рамках существующей системы организации занятий в специальных медицинских группах, и была посвящена следующая серия настоящих исследований. С этой целью нами были проанализированы 18 уроков продолжительностью 30 мин в специальных медицинских группах (сделаны видеосъемка и хронометраж занятий), проводимых четырьмя разными преподавателями. Типичный план подобного урока представлен ниже (табл. 3). Анализ данных занятий осуществлялся с позиции влияния на уровень общей физической работоспособности, функциональные возможности постуральных мышц и заболевание, явившееся непосредственной причиной зачисления в специальную медицинскую группу. Таблица 3 Типичный план занятия в специальной медицинской группе 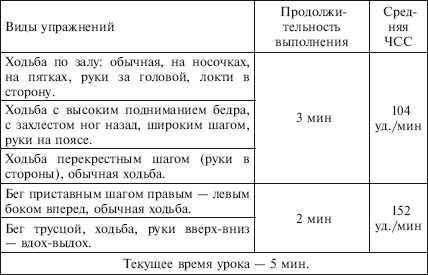 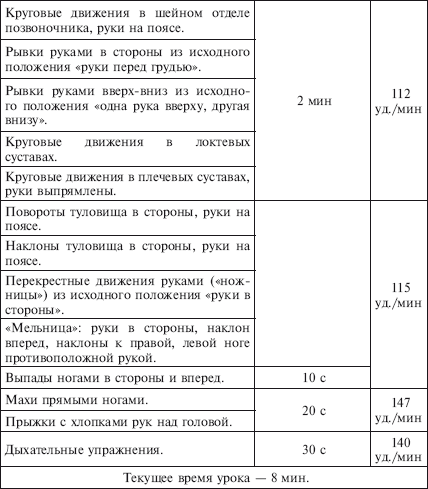   Следует отметить, что выше представлен «интенсивный» вариант проведения занятия в специальной медицинской группе, то есть урок, действительно, ведется преподавателем от начала до конца, и все занимающиеся по команде выполняют предлагаемые им упражнения. В то же время другим типичным случаем (6 из 18 проанализированных уроков) является такой, когда занимающимся в специальной медицинской группе предлагается игровой вариант урока без каких бы то ни было регламентированных заданий и контроля со стороны преподавателя. При этом более 50 % детей вообще не участвуют в процессе двигательной активности, а остальные используют отведенное для занятия время далеко не полностью или не по назначению. Такие занятия нами не анализировались. Определение влияния упражнений, предлагаемых детям в «интенсивном» варианте урока, на уровень функциональных возможностей сердечно-сосудистой системы осуществлялось с позиции продолжительности непрерывной или интервальной работы на определенной частоте сердечных сокращений. Учитывая, что минимальный уровень максимального резерва пульса, на котором рекомендуется развивать общую физическую работоспособность лицам, не связанным с активной мышечной деятельностью, составляет 40 %, мы в качестве верхней границы максимального резерва пульса для детей, отнесенных к специальной медицинской группы, избрали 20 %. То есть для возраста 10 лет при среднем исходном пульсе, равном 90 уд./мин это составляет 118 уд./мин. Как показали результаты обследования, частота сердечных сокращений достигала искомой величины и превышала ее только в 5 упражнениях (бег приставным шагом, трусцой, махи ногами в стороны и прыжки с хлопками руками над головой, упражнения с мячом), при этом суммарная продолжительность выполнения указанных упражнений составила всего 2 мин 50 с. То есть если рассмотреть подобный урок с позиции его влияния на функциональные возможности сердечно-сосудистой системы, определяющие уровень выносливости, то становится совершенно очевидным, что при 2-минутной работе в виде бега трусцой или приставным шагом развить аэробные возможности организма в принципе не представляется возможным. Говорить же о том, что лица, отнесенные к специальной медицинской группе по состоянию своего здоровья, не должны испытывать подобные нагрузки, не приходится. В этом плане показательны «Рекомендации по повышению способности переносить аэробные физические нагрузки лицами, страдающими заболеваниями сердца, и, в частности, перенесшими инфаркт миокарда» (М. Л. Поллок, Д. Х. Шмидт, 2000): через 3 мес. после инфаркта миокарда рекомендуется ежедневная непрерывная ходьба в удобном темпе до 30 мин с последующим переводом на занятия 3 раза в неделю продолжительностью от 30 до 45 мин. при интенсивности последних от 30 до 75 % МПК в зависимости от избранной программы. То есть нагрузки, используемые на занятиях в специальных медицинских группах, фактически не соответствуют в плане развития выносливости (общей работоспособности) даже рекомендуемым для периода восстановления после инфаркта миокарда. Что касается развития функциональной силы мышц (в первую очередь постуральных), то, как видно из данных, представленных в табл. 3, большинство из предлагаемых в этом плане упражнений носит недифференцированный характер и преследует только цель легкой двигательной активизации, не отвечая при этом ни решению задач, связанных с повышением силы постуральных мышц, ни решению задач специальной двигательной коррекции определенных заболеваний и патологических состояний. В частности, в двигательных комплексах полностью отсутствуют упражнения на косые мышцы живота, ромбовидные мышцы, большинство мышц верхнего плечевого пояса. Многочисленные, казалось бы, упражнения для мышц спины однотипны и недифференцированны. Исключены варианты статических упражнений и растяжки. Целый ряд упражнений применительно к обследуемому контингенту лиц не несет никакой «смысловой» нагрузки, то есть не влияет ни на уровень выносливости, ни на функциональные возможности постуральных мышц, ни на основное заболевание. Таковыми, в частности, являются: – вращение мяча вокруг шеи, талии; – вращение мяча вокруг ноги, согнутой в коленном суставе (выпад ногой вперед, спина прямая); – подбрасывание мяча вверх – хлопок ладонями – ловля мяча; – передача мяча из одной руки в другую в положении лежа; – передача мяча друг другу по кругу; – доставание пяткой одной ноги колена другой в положении лежа на спине; – доставание коленом локтя одноименной руки в положении стоя на четвереньках; – ходьба по залу с закрытыми глазами боком и спиной вперед и др. При этом определенная часть используемых упражнений при неправильном выполнении может привести к негативным последствиям со стороны функционального состояния опорно-двигательного аппарата: – прокатывание мяча под поясницей в положении лежа на спине; – резкое запрокидывание головы назад при выполнении упражнения «кошечка»; – круговые движения в шейном отделе позвоночника; – «мельница», круговые движения туловищем и другие подобные упражнения, приводящие к ротации поясничного отдела позвоночника; – наклоны ног, прямых или согнутых в коленных и тазобедренных суставах, в стороны из положения лежа на спине; – махи ногами назад в положении с опорой на колени и кисти; – высокие махи ногами в положении стоя с опорой на шведскую лестницу. Таким образом, с точки зрения повышения функциональных возможностей организма эффективность занятий в специальных медицинских группах может быть оценена как минимальная. И здесь возникает вопрос: с чем это связано? Результаты специального анкетирования 122 преподавателей физической культуры в общеобразовательных школах Краснодарского края, стаж работы которых колебался от 1 года до 26 лет (табл. 4), показали, что в первую очередь это связано с тем, что они не готовы к профессиональной работе в специальных медицинских группах с подобным контингентом лиц. Таблица 4 Результаты анкетирования преподавателей физической культуры общеобразовательных школ  Предлагаемая анкета разработана на кафедре спортивной медицины и физической реабилитации Кубанской государственной академии физической культуры и ориентирована на специалистов в области физической культуры, работающих с лицами, имеющими отклонения в состоянии здоровья (каковыми по сути и являются дети, зачисляемые в специальную медицинскую группу). Все 25 вопросов, включенные в данную анкету, изучаются студентами физкультурных вузов (будущими преподавателями физической культуры) в курсе спортивной медицины. В частности, полученные данные убедительно подтвердили, что уровень знаний подавляющего большинства преподавателей физической культуры вузов крайне недостаточен для работы с лицами, имеющими те или иные отклонения в состоянии здоровья. Это, естественно, не позволяет им избегать ошибок в плане развития необходимых двигательных навыков и качеств у детей, зачисляемых в специальную медицинскую группу, не говоря уже о последовательном проведении двигательной коррекции определенных заболеваний и патологических состояний. Судя по полученным в работе данным, для выхода из создавшегося положения необходимо проведение целого комплекса мероприятий. Прежде всего, речь идет о разработке новых программ физического воспитания для детей, отнесенных к специальной медицинской группе, с позиции решения основных задач, стоящих перед данным разделом школьного физического воспитания (повышение уровня общей физической работоспособности, гармоничное укрепление различных постуральных мышц, улучшение координационных возможностей, обеспечение адекватной двигательной реабилитации заболеваний, послуживших основой для зачисления в специальную медицинскую группу, повышение уровня общей неспецифической резистентности организма). В целях развития выносливости у детей с отклонениями в состоянии здоровья физиологически наиболее обосновано использование циклических нагрузок, выполняемых в переменном режиме с начальным повышением ЧСС до 20 % от максимального резерва пульса (последний должен рассчитываться исходя из максимальной ЧСС, равной 190 уд./мин). Что касается следующей задачи, то здесь следует остановиться на двух моментах: на упражнениях для целенаправленного развития постуральных мышц, а также упражнениях, которые должны быть исключены из программ физического воспитания детей в связи с их травмоопасностью и возможным негативным влиянием на функциональное состояние опорно-двигательного аппарата. С точки зрения физиологии, для развития отдельных мышц и мышечных групп наиболее эффективны статодинамические упражнения, выполняемые в медленном темпе. То есть целью гармоничного целенаправленного развития основных постуральных мышц наиболее обосновано использование упражнений, рекомендуемых при их тестировании. Перечень этих упражнений приведен ниже. Мышца, выпрямляющая позвоночник И. п. – Лежа на животе, руки вверх. Ребенок разгибает спину, одновременно отрывая от опоры выпрямленные и слегка разведенные верхние и нижние конечности, и удерживает их в этом положении в течение 15–30 с (рис. 1).  Рис. 1. Тестирование мышцы, выпрямляющей позвоночник Прямая мышца живота. И. п. – лежа, ноги максимально согнуты в коленных и тазобедренных суставах, руки вперед. Ребенок медленно поднимает туловище (рис. 2).  Рис. 2. Тестирование прямой мышцы живота Наружная и внутренняя косые мышцы живота. И. п. – сидя, ноги максимально согнуты в коленных и тазобедренных суставах, руки вперед. Ребенок при помощи преподавателя отклоняет туловище назад до угла 45°, ротирует его до угла 45° и удерживает его в этом положении в течение 15–30 с. При выполнении развивается наружная косая мышца живота на стороне поворота и внутренняя косая мышца живота на противоположной стороне (рис. 3).  Рис. 3. Тестирование косых мышц живота Большая ягодичная мышца. И. п. – лежа на животе, руки вверх, удерживаясь за кушетку, передние верхние подвздошные ости на краю кушетки. Ребенок разгибает бедра, немного отведя их в стороны, и удерживает в таком положении 15–30 с. Преподаватель оценивает симметричность расположения ног и время выполнения упражнения (рис. 4).  Рис. 4. Тестирование большой ягодичной мышцы Ромбовидные мышцы. И.П. – лежа на животе, пальцы стоп упираются в кушетку, руки согнуты в локтевых суставах, кисти на уровне сосков. Ребенок медленно отжимается, равномерно приподнимая верхнюю и нижнюю части тела над кушеткой (рис. 5). 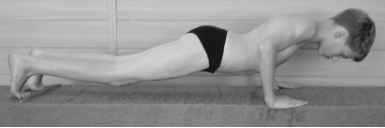 Рис. 5. Тестирование ромбовидных мышц При этом следует обратить внимание, что наиболее частыми ошибками при выполнении подобных упражнений являются: – использование упражнений для развития силовой выносливости мышц брюшного пресса в исходном положении «ноги выпрямлены, стопы закреплены» (при подобном исходном положении в основном развивается силовая выносливость подвздошно-поясничной мышцы); – отсутствие (или минимальное количество) специализированных упражнений, направленных на развитие силовой выносливости косых мышц живота; – отсутствие дифференцированных упражнений, целенаправленно развивающих силу ромбовидных мышц. В целях исключения травмоопасных упражнений нами было проанализировано 200 упражнений, рекомендуемых утвержденными Программами физического воспитания учащихся 1-11 классов. Как показали результаты проведенного в этом плане исследования, из 200 указанных в программах упражнений 31 (что составляет 16 %) не должны использоваться при организации занятий физической культурой в начальных классах в связи с высоким риском возникновения при их выполнении серьезных нарушений положения костей таза с последующей компенсаторной сколиотической деформацией позвоночника, ротации отдельных позвонков и функционального блокирования в различных отделах позвоночника с сопровождающей его гипермобильностью в прилежащих отделах. К этим упражнениям должны быть отнесены: 1. Прыжки в высоту (до 110 см) с бокового разбега. В момент фазы отталкивания, полета и приземления могут возникнуть различные нарушения опорно-двигательного аппарата: – дуральная торсия и последующее нарушение кранио-сакрального респираторного механизма в ре 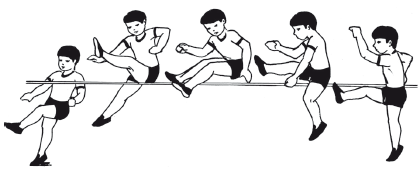 зультате ротации в фазе полета, что иногда влечет за собой целый ряд миофасциальных нарушений на протяжении от черепа до крестца; – ротация в шейно-грудном и верхнешейном переходе (в результате действия механизма приземления (даже на мягкие маты)). 2. Прыжки на 1 ноге: ¦ на месте; ¦ с поворотом на 90°, 180°. Здесь последовательно в одностороннем порядке включаются ротаторы позвоночника, что приводит к асимметричной осанке за счет тонусно-силовых преобладаний на одной из сторон в форме мышечных спиралей. ¦ многоразовые; ¦ по разметкам. 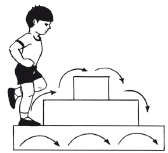 В данном варианте движений идет преимущественная нагрузка на дугоотростчатые суставы с одной стороны (в момент отталкивания) и аналогичная (в момент приземления) с другой стороны. Мощное и быстрое выполнение упражнений вызывает резкое сокращение ротаторов, наклоняющих туловище в одноименную сторону и поворачивающих в противоположную, что приводит к значительному скручиванию позвоночника. 3. Прыжки с высоты до 70 см. Эти движения нежелательны при фиксации в коленных суставах, гипермобильности тканей стопы, а также гипермобильности в шейном и поясничном отделах позвоночника, так как могут привести к усилению указанных деформаций. 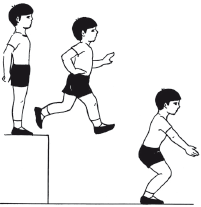 4. Прыжки с доставанием подвешенных предметов. Эти движения нежелательны при фиксации в коленных суставах, гипермобильности тканей стопы, а также гипермобильности в шейном и поясничном отделах позвоночника, так как могут привести к усилению указанных деформаций. Особенно противопоказаны при гипермобильности и нестабильности в шейном отделе позвоночника, так как выполняются с запрокидыванием головы.  5. Прыжки с поворотом на 360°.  6. Игры с прыжками и отталкиванием на площадке небольшого размера. Во-первых, из-за ограничения площади существует опасность травм. Во-вторых, так как это игра, то степень точности и адекватности движения в прыжке в зависимости от ситуации резко может падать. Падение на одну из ягодиц усиливает риск развития скрученного таза и позвоночника, а значит и развития сколиотической осанки. 7. Эстафеты с прыжками на одной ноге. Длительно повторяющаяся односторонняя мышечная тяга приводит к мобильности, с одной стороны, и развитию фиксации – с другой, поскольку мышцы передней поверхности бедра на опорной ноге могут создавать тягу на переднюю верхнюю ость подвздошной кости вперед-вниз, а мышцы задней поверхности бедра свободной ноги создают тягу за седалищный бугор назад-вниз. 8. Прыжки вертикально вверх с места с имитацией броска мяча в прыжке и последующим приземлением позади намеченных ориентиров. В момент «замаха» и «броска» в фазе полета происходит резкое скручивание верхнего и нижнего отделов позвоночного столба в контралатеральные стороны, что приводит к кифосколиотической деформации и болям в поясничном отделе при сгибании туловища. 9. Прыжки через гимнастическую скамейку (высота 30 см) с приземлением на одну ногу, с поворотом на 180–360°.  При нестабильности и гипермобильности в позвоночно-двигательных сегментах шейного и поясничного отделов позвоночника прыжки как упражнения нежелательны, поскольку усиливают и без того имеющуюся гипермобильность. Ротационный компонент повышает тонус мышц с одной стороны, что приводит к возникновению или усиливает уже имеющуюся сколиотическую осанку. Приземление на одну ногу создает условия для возникновения деформации таза на стороне приземления. Базис крестца при этом смещается вперед и в одноименную сторону, что вызывает компенсаторное противодвижение на разноименной стороне черепно-шейного перехода. В результате скручивания верхнего и нижнего отделов позвоночника в противоположные стороны происходит формирование сколиотической деформации. 10. Повторное выполнение прыжков с преодолением препятствий (15–20 см) на дистанции 8-10 м на одной ноге.  Эти упражнения при их многократном повторении могут приводить к односторонней деформации таза. 11. Прыжки с продвижением вперед (боком) с доставанием ориентиров, расположенных на разной высоте. 12. Высокодальние прыжки. 13. Метание набивных мячей (массой до 1 кг) из разных исходных положений: ¦ сбоку (бросок производят двумя руками).  14. Метание малого мяча на дальность: ¦ с места; ¦ с разбега. 15. Прыжки с мостика на козла и коня. Данное упражнение особенно опасно при наличии уже имеющейся асимметрии, поскольку в момент как напры  гивания, так и последующего приземления, многократно усиливается эффект уже имеющегося дисбаланса. 16. Выполнение прыжков на бревне вприсед, в том числе с поворотом на 90°, 180°. При повороте возникает спазм коротких ротаторов и поясничных мышц, а также разгибателей шеи на соответствующей стороне. Поскольку при данном движении одна нога находится спереди, а другая сзади, не исключена возможность появления «скрученного» таза, особенно при резком приземлении. 17. Прыжки с поворотом в воздухе на 90-120° с точным приземлением в квадрат. В момент отталкивания и приземления инерция поворота продолжается и наше тело должно погасить это усилие, развивая контрусилие ротаторами противоположной стороны, что при многократном повторении вызывает формирование сколиотической осанки. 18. Вскок в упор стоя на коленях. 19. Перелезание через препятствия (вертикальное): ¦ с опорой на руку или ногу (попеременная постановка ног на опору и при спрыгивании; упражнение часто выполняется на одну сторону) – выраженная асимметрия;  ¦ без опоры. 20. Повороты на 90-180°, стоя на опоре.  21. Стойка на лопатках без поддержки таза руками.  При чрезмерном сгибании шейного, верхне– и среднегрудного отделов позвоночника механизм повреждений аналогичен таковому при кувырках. Крайне нежелательно выполнение данного упражнения лицами с нарушением венозного оттока от заднечерепной ямки и свода черепа, поскольку в этом исходном положении уже имеющиеся нарушения усугубляются, вплоть до возникновения в данный момент или через несколько минут головной боли. 22. Многократное выполнение кувырков вперед. Поскольку в возрасте 7-10 лет имеется гипермобильность в суставах, существует опасность нарушения взаиморасположения внутрисуставных соединительнотканных элементов в суставах верхне-, средне– и нижнешейного отделов позвоночника, шейно-грудного перехода, а также грудного отдела вплоть до Th-5. Часто приходится наблюдать либо «тыканье» головой в поверхность, либо «приземление» на лопатки, перекатывание через левую или правую половину головы, что может способствовать травмам мышечно-связочного аппарата позвоночного столба. Нередки также подвывихи в различных вариантах. К сожалению, встречаются даже переломы в шейном и верхне-грудном отделах позвоночника. Кроме того, может возникать гипермобильность и нестабильность в шейном отделе позвоночника, что в последствии приводит к головокружениям, головным болям, ишемии системы позвоночных артерий с одной или двух сторон. Последнее в свою очередь чревато ишемией ствола мозга, диэнцефальных и других структур, крово-снабжающихся ветвями позвоночных артерий. 23. Многократное выполнение кувырков назад. То же, что и в упраж. 22. 24. Перекат назад с переходом в стойку на лопатках без поддержки таза руками. При выполнении данного упражнения будут возникать нарушения, аналогичные описанным в упражнениях 21 и 22 в совокупности, поскольку данное упражнение объединяет два предыдущих. 25. Упражнения на бревне, стоя на колене. Вторая нога: ¦ прямая отведена назад, ¦ свободно опущена вниз. Стоя на одном колене, спортсмен фактически выполняет движения при скрученном тазе, что приводит к мышечному дисбалансу, либо закрепляет уже имеющийся. При исходном положении на двух коленях спортсмен находится в положении гиперлордоза в поясничном отделе, поэтому при уже имеющемся гиперлордозе данное исходное положение противопоказано. 26. Ходьба по бревну на носках с переходом в упор стоя на колене. Выполнение данного задания вызывает нарушения, упомянутые в предыдущем упражнении. Сама же по себе ходьба не вызывает нарушений, хотя исходное положение на носках на бревне приводит к гипертонусу икроножных мышц и четырехглавой мышцы бедра, так как усугубляются уже имеющиеся нарушения, что приводит к усилению нарушений осанки. 27. Вис с зацепом одной ногой.  28. Ловля высоколетящего мяча. 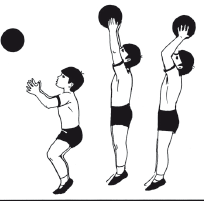 Происходит значительное разгибание в шейном отделе позвоночника, иногда усугубляющееся отскоком назад, что может привести к резкому сокращению мышц-разгибателей шеи и, как следствие, к рефлекторному спазму позвоночных артерий и кратковременной ишемии. Вследствие многократного повторения движений при недостаточной околосуставной мышечной фиксации развивается гипермобильность и нестабильность в позвоночночно-двигательньгх сегментах шейного отдела, поскольку запрокидывание усиливается самим прыжком и последующим приземлением. 29. Передача мяча одной рукой снизу в движении после отскока в прыжке в любом направлении. Выполнение данного упражнения вызывает резкое скручивание в поясничном и грудном отделах позвоночника в момент передачи мяча. Отскок в прыжке предполагает резкое хлесткое движение в поясничном отделе позвоночника, что создает нагрузку на косые мышцы живота, квадратную мышцу поясницы, мышцы-ротаторы с одной стороны, внося тем самым дисбаланс в тонусно-силовые соотношения мышц. При многократном повторении данный стереотип закрепляется. Вышеописанный механизм усугубляется и усиливается отскоком. 30. Прыжок с места. Дети отталкиваются и приземляются на ноги в яму для прыжков. Часто при неправильном техническом выполнении движения происходит значительное разгибание в поясничном и шейном отделах позвоночника, что может приводить к: – соскальзыванию тел позвонков кпереди; – нарушению миофасциальных и висцеральных ритмов, и, как следствие, к значительному сбою в органах и системах (при неадекватном приземлении – на спину, ягодицы, бок); – возникновению асимметрии таза (если приземление происходит на ноги несимметрично (чуть больше на одну из них)); – ретро-, спондило– или латеролистезу (при приземлении на один бок в согнутом либо разогнутом положении туловища). 31. Тройной прыжок с разбега. После разбега в 7–9 шагов приземляются на одну ногу в яму для прыжков и отталкиваются с ноги на ногу. Механизм по вредному воздействию несколько сходен с предыдущим, но в данном случае появляется компонент ротации в поясничном и шейном отделах позвоночника, что приводит к фиксации в пояснично-крестцовом переходе, кранио-цервикальном переходе, а также на уровне отдельных дугоотростчатых суставов из-за рефлекторного спазма межпоперечных, поперечно-остистых мышц, квадратных мышц поясницы, подвздошно-поясничных на одной из сторон. Судя по жалобам некоторых спортсменов и исходя из данных визуальных исследований, можно предположить, что в рефлекторный спазм при этом могут входить и мышцы верхнешейного отдела, что приводит к рефлекторному возникновению головной боли. Обоснование возможных негативных последствий приведенных выше упражнений заключается в следующем. Упр. 1-12. Как известно, окостенение костей нижних конечностей заканчивается в разные сроки (цит. по Е.К. Ермоленко, 1996). Лобковая и седалищная кости синостизируются только к 7–8 годам (нижняя ветвь лобковой кости и ветвь седалищной кости сначала сближаются между собой, а затем сливаются в одну). К 13–14 годам с ними начинает срастаться подвздошная кость и только к 14–16 годам исчезает хрящевая ткань в области вертлужной впадины. По этой причине резкие толчки во время приземления при прыжках, неравномерная нагрузка на левую и правую ноги в возрасте 7–9 лет могут вызвать смещение костей таза и неправильное их срастание. Упр. 13, 14. К концу первого десятилетия студенистое ядро межпозвоночных дисков принимает слегка двояковыпуклую форму, обусловленную началом развития внутриядерного давления (напряжения). Периферия ядра содержит тканевые элементы, пространство между которыми, как и его середина, заполнены студенистым веществом. С развитием напряжения должно развиваться и напряжение между телами позвонков. Соответственно давлению ядра хрящевые пластинки в середине тоньше, чем по краю, и кроме того, они слегка изогнуты в направлении тел соседних позвонков. Следовательно, в этом возрасте хрящевые пластинки испытывают неравномерное давление со стороны студенистого ядра. Поскольку пластинки в средней части изогнуты в сторону тел позвонков, а студенистое ядро соответственно этому участку пластинок двояковыпуклое, то можно предположить, что наряду со смещением развиваются вращательные движения между телами позвонков (цит. по Е. К. Ермоленко, 1996). Таким образом, полученные нами данные свидетельствуют о том, что состояние здоровья современных детей и подростков и, в частности, функциональные возможности опорно-двигательного аппарата у них не позволяют в полном объеме использовать традиционный набор упражнений и традиционные подходы к организации школьного физического воспитания, основы которого были заложены в 20-30-х гг. XIX века. Следующий раздел настоящих исследований был посвящен анализу упражнений, предлагаемых детям младшего школьного возраста за пределами школьной программы по физическому воспитанию. Особенности возрастного развития обусловливают необходимость разносторонней тренировки в процессе физического воспитания ребенка с постепенным расширением арсенала используемых средств, направленных на развитие различных качеств и навыков. Большинство авторов, специально изучавших этот вопрос, считают, что в начальном периоде физического воспитания детей необходимо использовать разнообразные упражнения, направленные на их гармонические развитие. При этом необходимо: ¦ избегать односторонней нагрузки на какие-либо определенные группы мышц; ¦ придерживаться принципа: чем младше дети, тем в большей степени должны быть выражены элементы общей разносторонней физической подготовки; ¦ в обучении учащихся со слабой нервной системой использовать преимущественно средства общей физической подготовки, в занятиях же с детьми, имеющими сильную нервную систему, делать акцент на освоение ими разнообразных технических приемов (наибольшего эффекта можно добиться при условии, если ребенок будет выполнять несвойственную ему работу в соответствии с особенностями силы его нервной системы); ¦ увеличивать в занятиях и долю упражнений симметричного характера; ¦ обязательно проводить после занятий комплекс упражнений корригирующего характера. Особо следует остановиться на упражнениях или их элементах, которые целесообразно (в первую очередь, когда речь идет о школьном физическом воспитании: большое количество одновременно занимающихся и невозможность в связи с дефицитом времени достаточно четко объяснить суть упражнения), по возможности, исключить из процесса общей физической подготовки детей и подростков, учитывая, что последние не имеют достаточно развитого мышечного корсета и что почти у половины из них на современном этапе развития регистрируются признаки дисплазии соединительной ткани и отставания биологического возраста от паспортного. С этой целью нами совместно с кандидатом медицинских наук О. О. Лагодой было проанализировано 2095 упражнений общей физической подготовки из энциклопедии физических упражнений (Е. Талага, 1998), являющейся настольным руководством для многих тренеров и преподавателей физической культуры. Травмоопасные и нефизиологичные упражнения, особенно если речь идет о детях с выраженным синдромом дисплазии соединительной ткани или имеющих большое количество патобиомеханических нарушений позвоночника и таза, а так же отставание в развитии костной ткани, можно распределить следующим образом. 1. Круговые движения головой, резкие наклоны, повороты головы в стороны и особенно запрокидывание головы назад (1, 3, 4, 85, 86, 153 из серии упражнений для воспитания гибкости; 840–842 из серии упражнений для воспитания силы). 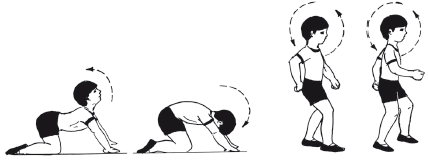 Возможные побочные действия: при быстром, высокоамплитудном вращении, повороте или наклоне значительное «ускорение головы» может вызвать переразгибание позвоночника, раздражение синувертебрального нерва Люшка, компрессию корешков спинномозговых нервов или позвоночной артерии, растянуть связочный аппарат шеи, травмировать межпозвонковые диски со всеми вытекающими отсюда последствиями. Меры профилактики: возможны только медленные, тщательно контролируемые движения головой, не достигающие максимальной амплитуды. Особое внимание, на наш взгляд, следует обратить на упражнение 208 из серии упражнений для воспитания прыгучести – прыжки на месте, держа набивной мяч на голове. Данное упражнение создает чрезмерную нагрузку на межпозвонковые диски в шейном отделе позвоночника даже при хорошо развитом мышечном корсете. У детей же с отставанием биологического возраста от паспортного, а также детей с синдромом дисплазии соединительной ткани подобные упражнения абсолютно недопустимы. 2. Сходные проблемы в шейном отделе позвоночника вызывают упражнения типа «плуг», «березка», а также вис прогнувшись на гимнастической стенке (92, 107, 245, 402 из серии упражнений для воспитания гибкости; 91–93 из серии упражнений для воспитания ловкости; 59, 389, 421 из серии упражнений для воспитания силы). 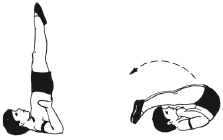 Возможные побочные действия: возникает очень большое давление на шейный отдел позвоночного столба, что нередко приводит к растяжению связочного аппарата, компрессии дисков и формированию нестабильности в данном регионе позвоночника. Меры профилактики: так как основной целью упражнений «плуг» и вис прогнувшись на гимнастической стенке является растяжение мышц спины, то для предотвращения возможных негативных последствий с той же целью следует использовать упражнение «кошечка» из положения стоя на коленях. Применение же подобных упражнений для укрепления мышц спины нежелательно. 3. Ритмичные глубокие наклоны вперед, наклоны вперед с утяжелением (37–39, 199, 216, 421 из серии упражнений для воспитания гибкости; 364, 365, 487, 489, 494, 513, 562, 584, 587, 588, 611, 646, 647, 663, 669, 678 из серии упражнений для воспитания силы). 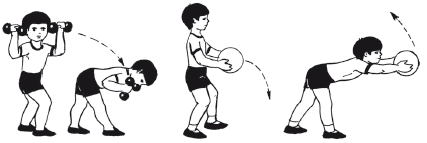  Возможные побочные действия: при глубоких ритмичных наклонах, особенно когда они выполняются с выпрямленными в коленных суставах ногами, передние края тел позвонков сильно сближаются, в связи с чем возникает сильное давление на пульпозное ядро с тенденцией его смещения в дорсальном направлении. При этом суставные поверхности межпозвонковых суставов значительно отдаляются друг от друга, что способствует переполнению этих суставов синовиальной жидкостью. В момент возращения из глубокого наклона в вертикальное положение, внутрисуставное давление в этих суставах резко возрастает и может привести не только к травмированию суставных поверхностей, но даже к смещению позвонков. Применение отягощения приводит к увеличению нагрузки на поясничный отдел позвоночника в несколько раз. К тому же выполнение этих упражнений с выпрямленными ногами вызывает избыточное давление на суставные поверхности и связочный аппарат коленных суставов, создавая предпосылки для формирования артрозов. Меры профилактики: при выполнении подобных упражнений необходимо сгибать колени, не наклоняясь при этом более чем на 90°. Использование же отягощения должно быть минимальным и тщательно дозированным. 4. Упражнения типа «кобра» и «колыбель» (105, 108, 109, 111, 148, 169, 176, 177, 210, 218, 219, 234, 242, 255, 257, 259–264, 292, 297, 298, 313, 314, 344, 347– 50, 361, 362, 386, 393, 444, 461, 468, 481 из серии упражнений для воспитания гибкости; 199, 318, 385, 386, 388, 432, 479, 509, 523, 526, 534, 659, 774, 876 из серии упражнений для воспитания силы).  Возможные побочные действия: при глубоком прогибе назад возникает компрессия межпозвонковых суставов и дисков с тенденцией смещения пульпозного ядра кпереди и перерастяжения передней продольной связки. Все это чревато формированием нестабильности, развитием дегенеративных изменений в суставах и дисках поясничного отдела позвоночника. Патогенезирующее действие особенно возрастает, если подобные упражнения выполняются с высокой амплитудой движения и отягощением. Помощь партнера или тренера при выполнении этих упражнений может оказаться избыточной и усилить их негативное влияние. Меры профилактики: в качестве альтернативного упражнения рекомендуется поднимать противоположную руку и ногу лежа на полу. Добавленное вращение при разгибании позвоночника тем самым уменьшает разгибательную перегрузку поясничного отдела позвоночника. При выполнении упражнений типа 234 и 444 из серии для воспитания гибкости не следует поднимать туловище выше горизонтали. 5. Сходные проблемы возникают и при глубоком наклоне назад из положения стоя и сильном прогибе позвоночника в поясничном отделе (20, 134, 188, 194, 198, 201, 206, 215, 231, 267– 69, 276, 305, 414, 432, 435, 449, 450, 451, 453, 455, 460, 462, 468 из серии упражнений для воспитания гибкости; 454 из серии упражнений для воспитания ловкости; 810, 813 из серии упражнений для воспитания силы). Возможные побочные действия: большая нагрузка на межпозвонковые суставы, диски и связочный аппарат приводит к их травмированию. Причем выполнение упражнений с утяжелением или помощь партнера в усилении прогиба назад усугубляют проблему.  Меры профилактики: упражнения должны выполняться плавно, без достижения максимальной амплитуды. Применение утяжеления, особенно детьми с недоразвитием костной и функциональной неполноценностью соединительной ткани, недопустимо. 6. Глубокий боковой наклон позвоночника без опоры, боковой стретч (15, 34, 370 из серии упражнений для воспитания гибкости; 366, 590 из серии упражнений для воспитания силы). Возможные побочные действия: глубокие наклоны в сторону без опоры создают сильное напряжение косых мышц живота, широчайшей мышцы спины, большую нагрузку на связочный аппарат и диски поясничного отдела позвоночника, с тенденцией смещения пульпозного ядра в противоположную от наклона сторону, приводя к возникновению дистрофических изменений в перечисленных структурах. Особенно травмоопасно это упражнение с отягощением в поднятых над головой руках, выполняемое на высокой амплитуде. Меры профилактики: при выполнении наклонов следует опираться одной рукой на бедро и не принуждать себя к растяжению до боли в спине. Не использовать отягощение в поднятых над головой руках. 7. Круговые движения туловищем (32, 36, 265 из серии упражнений для воспитания гибкости; 357, 461, 462, 490 из серии упражнений для воспитания силы).   Возможные побочные действия: совмещение вращательных движений туловищем и напряжения может привести к разрыву связок, находящихся вдоль позвоночного столба и повреждению суставов и дисков, формированию нестабильности в поясничном отделе позвоночника и дегенеративно-дистрофических изменений в структурах, его составляющих. Меры профилактики: контролируемые вращения туловищем при вертикальном положении, без достижения максимальной амплитуды движений. Нежелательно использовать отягощение, особенно в поднятых над головой руках. 8. Повороты туловища влево и право из положения стоя, сидя и наклона вперед (35, 56, 97, 98, 100, 131 из серии упражнений для воспитания гибкости; 452, 455, 480, 499, 491, 618, 621, 646, 647, 658, 673, 674, 676, 679, 682 из серии упражнений для воспитания силы).  Возможные побочные действия: при выполнении данных упражнений на высоких амплитудах и, особенно, с отягощением происходит избыточное скручивание позвоночника с травмированием его связочного аппарата, суставов и дисков. Меры профилактики: выполнять медленные, контролируемые движения, не допуская их максимальных амплитуд. Применяемое отягощение должно быть строго дозированным и индивидуально подобранным. 9. Махи ногами назад в положении с опорой на колени и кисти (упражнение 74) или лежа в упоре на предплечья (упражнение 81 из серии для воспитания гибкости). Возможные побочные действия: при выполнении упражнений с высокой амплитудой возникает чрезмерное давление на поясничный отдел позвоночника, которое приводит к повреждению межпозвонковых дисков и суставов, а также связочного аппарата позвоночника. Помощь партнера при выполнении подобных упражнений (упражнения 289 и 378 из серии для воспитания гибкости) усугубляет возможность подобных изменений. Меры профилактики: рекомендуется не поднимать ногу выше уровня позвоночника. Ручное же пособие в указанных вариантах должно быть строго дозированным.  10. На наш взгляд, абсолютно неприемлемо у детей, особенно с синдромом дисплазии соединительной ткани и отставанием костного возраста от паспортного, применение упражнений, где осуществляется опора на спину или плечи партнера (упражнения 289, 343, 356, 381, 382, 392, 410, 414, 438, 444, 447 из серии для воспитания гибкости; 130, 138, 156, 157, 175, 188, 189, 197, 199, 343, 344 из серии для воспитания ловкости; 119, 120, 122, 123, 125, 131, 166, 177, 181, 183, 186, 203, 223, 243, 260, 262, 272, 274, 275, 276, 277, 279, 289, 313, 314, 316, 321, 328, 337 из серии для воспитания силы).  Возможные побочные действия: вес тела партнера для атлета с недоразвитием костной или несостоятельностью соединительной ткани при осевой, а тем более при поперечной нагрузке на позвоночник, может оказаться избыточным. При этом риск возникновения травм различных структур позвоночного столба очень велик. Одновременное выполнение сложнокоординаторных движений, ухудшая равновесие, увеличивает вероятность такого исхода. При выполнении упражнений, связанных с ношением партнера на одном плече (125, 178, 312, 276 из серии упражнений для воспитания силы), к вышеперечисленным негативным воздействиям присоединяется асимметричная нагрузка на позвоночник, добавляется боковой изгиб и ротация позвоночника, что значительно увеличивает патогенизирующее воздействие. Особое внимание хотелось бы обратить на упражнения 223 и 272 из серии воспитания силы, в которых атлеты должны «раскрутить» своих партнеров, удерживающихся за их шею до горизонтального положения. Нагрузка на шейный отдел позвоночника атлета столь высока, что надо приложить немалые усилия, чтобы не получить травмы. Выполнение подобных упражнений в практике детского спорта абсолютно недопустимо. Меры профилактики: если спина партнера используется как опора, то ее лучше заменить каким-либо снарядом (плинт, «козел», скамья), если же вес партнера служит отягощением при выполнении того или иного упражнения, то его нужно заменить другим, легко дозируемым отягощением. 11. Многократно повторяющееся одновременное поднимание выпрямленных ног из положения лежа на спине или виса на перекладине или шведской стенке (114, 186, 243, 244 из серии упражнений для воспитания гибкости; 56, 57, 82, 83, 416, 420, 873 из серии упражнений для воспитания силы).  Возможные побочные действия: перегружаются подвздошно-поясничная, несущая основную нагрузку, и средняя ягодичная, выполняющая функцию якоря для тазобедренного сустава, мышцы. Вес двух ног и укороченная подвздошно-поясничная мышца приводят к увеличению поясничного лордоза. Использование различных утяжелений усугубляет проблему. Меры профилактики: детям с гиперлордозом или укорочением подвздошно-поясничной мышцы поднимать ноги поочередно или обе ноги, согнутые под прямым углом в коленных суставах. 12. Переход из положения лежа в положение сидя с выпрямленными ногами (90, 173, 174, 227, 228, 378, 469 из серии упражнений для воспитания гибкости; 390, 408, 441, 655, 832, 866, 879 из серии упражнений для воспитания силы). Возможные побочные действия: при выполнении данных упражнений с выпрямленными ногами, во-первых, не достигается такая цель, как укрепление мышц живота, а во-вторых, перегружаются подвздошно-поясничная и средняя ягодичная мышцы с возникновением в них в дальнейшем дистонически-дистрофических изменений, кроме этого, создаются предпосылки для формирования гиперлордоза в поясничном отделе позвоночника. Применение отягощения значительно усугубляет патогенетическое влияние. Замыкание рук за головой вызывает избыточное давление на шейный отдел позвоночника. Меры профилактики: выполнять упражнение с согнутыми в коленных суставах ногами и при положении спины под углом 30° к поверхности пола. Не замыкать руки за головой. 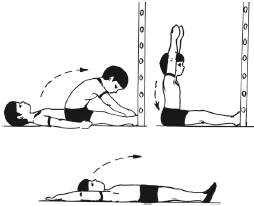 13. Выпад – острый угол между бедром и голенью (58, 64, 136, 167 из серии упражнений для воспитания гибкости; 514, 664, 669, 811, 812 из серии упражнений для воспитания силы). Возможные побочные действия: когда сгибание колена превышает 90°, возникает перенапряжение четырехглавой мышцы бедра, надколенник смещается в область между бедренной и большой берцовой костями, травмируя суставные поверхности. Особенно опасно неправильное выполнение подобных упражнений с утяжелением. Меры профилактики: ограничить сгибание коленного сустава до 90° (не давать колену выступать за уровень носка). 14. Приседание с отягощением (137 из серии упражнений для воспитания гибкости; 616, 628, 648, 680, 681 из серии упражнений для воспитания силы). Возможные побочные действия: давление на четырехглавую мышцу бедра и, как следствие, смещение надколенника в суставе, повышенное давление на суставные поверхности коленного сустава. Еще большие проблемы возникают при приседании с широко расставленными ногами. Вращение колена наружу в такой слабой позиции может привести к повреждению связок вне и внутри коленного сустава. Плохое равновесие в этой позиции может привести к вывиху. 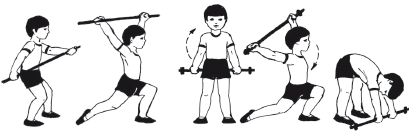 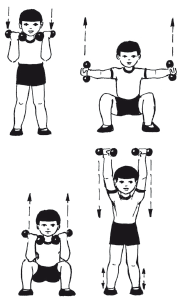 Меры профилактики: сгибание колена должно происходить строго вокруг горизонтальной оси (сгибание-разгибание), необходимо производить контролируемое неглубокое сгибание ног в коленном суставе. 15. Особое внимание хотелось бы уделить вращательным движениям коленями (упражнение 18 из серии для воспитания гибкости). Возможные побочные действия: для коленных суставов характерно движение сгибание-разгибание. Возможное вращение при полусогнутом положении голени является травмоопасным, так как оказывает большое давление на внутренние и внешние связки колен. Меры профилактики: рекомендуется не использовать это упражнение вообще, особенно при наличии большой массы тела атлета или синдрома дисплазии соединительной ткани. 16. Высокие махи ногами (27, 31, 42, 43,73, 331 из серии упражнений для воспитания гибкости; 218 из серии упражнений для воспитания прыгучести). 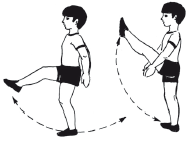 Возможные побочные действия: большинство упражнений не имеют «азбуки», необходимой для поддержания безопасной позы во время высоких махов ногами. Тело оседает в талии, давя на поясничный отдел. Средняя ягодичная мышца находится под большим давлением при высоких махах, что способствует возникновению в ней нейродистрофических изменений. Меры профилактики: ограничить высоту махов до 90°; сосредоточиться больше на форме, скорости и контроле состояния поясничного отдела позвоночника. 17. Растяжка в позе барьериста (103, 145, 158 из серии упражнений для воспитания гибкости). Возможные побочные действия: большое давление на надколенник вследствие напряжения четырехглавой мышцы бедра, а также вращательное движение в коленном суставе согнутой ноги создают условия возникновения нарушений целостности наружных и внутренних связок обоих коленных суставов. Меры профилактики: как альтернативное упражнение выполнять наклоны вперед из положения сидя с прямыми ногами. 18. Чрезмерная амплитуда вращательных движений в плечевых суставах с использованием отягощения (492, 512, 552, 734, 737, 739, 741, 777, 778, 780–785, 790, 798, 802, 805–809, 811, 812 из серии упражнений для воспитания силы). Возможные побочные действия: при выполнении данных упражнений с утяжелением чрезмерная амплитуда движений может стать причиной растяжения связочного аппарата плечевого сустава и возникновения хронических воспалительных процессов в капсуле сустава.  Меры профилактики: для предотвращения патологического воздействия движения должны быть плавными, контролируемыми. Отягощение должно быть небольшим, тщательно дозируемым. Вращение рук с отягощением у детей и подростков, составляющих группу риска по несостоятельности соединительной ткани, применять крайне не желательно. 19. Переразгибание в локтевом суставе (486, 501, 672, из серии упражнений для воспитания силы). Возможные побочные действия: высокоамплитудное выполнение упражнений с утяжелением приводит к травмированию связочного аппарата сустава и суставных поверхностей. Меры профилактики: сохранять «мягкие» локти, не допуская переразгибания в локтевых суставах, утяжеление должно быть строго дозированным.  20. Прямые кувырки через голову вперед и назад (12–20, 22–36, 43–51, 80–85, 88, 95, 111–113, 162, 175, 214, 441, 454 из серии упражнений для воспитания ловкости; 70, 72, 105, 106 из серии упражнений для воспитания гибкости). Возможные побочные действия: нельзя не отметить, что технически правильно выполненный кувырок не несет никакой опасности для здоровья ребенка, но, в то же время, как показывает врачебная практика, именно после некорректного выполнения кувырков, особенно кувырков назад, возникает самый большой процент острой травмы шейного отдела позвоночника. Меры профилактики: необходимо более тщательное внимание уделять процессу обучения правильному выполнению кувырков. 21. Растяжка атлета за руки и за ноги двумя (упражнение 417) или четырьмя (упражнение 418 из серии для воспитания гибкости) партнерами. Возможные побочные действия: подобное недифференцированное вытяжение может приводить к чрезмерному растяжению связочного аппарата позвоночника, тазобедренных и плечевых суставов, повреждению межпозвонковых дисков или формированию нестабильности в поясничном или грудном отделе позвоночника.   Меры профилактики: необходимо полностью исключить подобное упражнение, особенно в группах повышенного риска. 22. Стойка на голове и плечах (упражнения 71, 92, 419 из серии для воспитания гибкости; 52. 54–57, 94, 97, 123 из серии для воспитания ловкости; 1 из серии для воспитания быстроты; 393 из серии для воспитания силы). 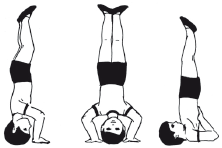 Возможные побочные действия: при выполнении данных упражнений возникает чрезмерная нагрузка на шейный отдел позвоночника, приводящая к травмированию связочного аппарата и дисков в этом регионе позвоночника. Меры профилактики: не рекомендуется выполнение данных упражнений, особенно у лиц с синдромом дисплазии соединительной ткани и отставанием биологического возраста от паспортного. 23. Поднятие ногами партнера (упражнения 398, 419, 441 из серии для воспитания гибкости; 190 из серии для воспитания ловкости; 167, 204, 211, 253, 268, 287, 329, 330, 331 из серии для воспитания силы). 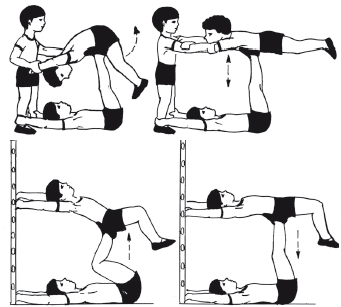 Возможные побочные действия: при выполнении данного упражнения вес партнера может оказаться избыточным, что приведет к резкому неконтролируемому сгибанию ног в коленных суставах и повреждению их связочного аппарата. Предотвращение: выполнение подобных упражнений с хорошо дозируемым утяжелением, вес которого строго индивидуально подобран для конкретного ребенка. 24. Прыжки, осуществляемые через спину партнера (упражнения 55, 82, 90–92, 105 из серии для воспитания прыгучести; 129, 140, 141, 143–145, 148, 150, 156, 163, 168, 348, 349 из серии для воспитания ловкости). 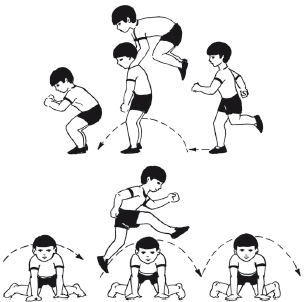 Возможные побочные действия: при выполнении большого количества повторений этих упражнений, особенно в высоком темпе, возможна потеря равновесия и падение на спину партнера с травмированием позвоночника. Предотвращение: прыжки желательно выполнять через лавки, барьеры плинты и другие снаряды, но не через спину партнера. Таким образом, целый ряд упражнений общей физической подготовки, широко применяемый в тренировочном процессе детей младшего школьного возраста, имеет в своем составе травмоопасные и нефизиологичные элементы, вследствие чего использование подобных упражнений должно быть ограничено или должно производиться под тщательным контролем со строгим дозированием нагрузок с учетом индивидуальных возрастных особенностей развития организма каждого конкретного ребенка 7-10 лет. Что касается упражнений, направленных на повышение координационных возможностей детей, то здесь, на наш взгляд, наиболее адекватны различные варианты ритмических упражнений. В качестве примера приведем некоторые из них. «По следам бременских музыкантов» 1-й класс Краткое описание сюжета. Сыщики разыскивают бременских музыкантов. Действие начинается с пропажи Принцессы. Король рассказывает сыщикам, когда последний раз он видел свою дочь и о чем с ней разговаривал. Затем сыщики встречают трубадура и расспрашивают, не видел ли он бременских музыкантов вместе с принцессой. Он отвечает, что никого не встречал. А тем временем в глуши леса хорошо живут все бременские музыканты вместе с Принцессой. Сыщики искали-искали, но не нашли дочь Короля. Остановились на привале и стали отдыхать. «Переполох во дворце». Дети перестраиваются в 3 шеренги. Изображают движениями и мимикой Короля с придворными, расстроившихся из-за пропажи Принцессы. Вступление. 1 – правую руку на голову. 2 – левую руку на голову. 3 – руки вверх. 4 – руки на голову. Куплет 1. 1) 1 – 8 – 4 приставных шага вправо – влево с одноименным небольшим наклоном головы в сторону. 2) 1 – 8 – повторить. Припев. И.П. – стойка руки к плечам, кисти в кулак: 1 – шаг правой в сторону, правую руку «бросить» вниз. 2 – шаг левой в сторону, левую руку «бросить» вниз. 3 – шаг правой к себе, правую руку на пояс. 4 – шаг левой к себе, левую руку на пояс. Повторить 4 раза. И.П. – стойка, ладони сложены у правой щеки: 1 – 8 – 8 ритмичных подъемов на носки. Куплет 2. Повторить приставные шаги вправо-влево, но руки выпрямлять вверх и опускать на голову. Припев (повтор). Куплет 3. Повторить приставные шаги из положения руки вниз, плечи поджимать и опускать на каждый пружинный шаг. Припев (повтор). Вместо подъемов на носки выполнить 4 шага галопа вправо и 4 влево, меняя положение рук. «Искатели клада» 1-й класс Краткое описание сюжета. Чтобы знать о своей физической подготовке, ребята проверяют себя. Проверяют также музыкальный слух. Убедившись, что все подготовлены, – собираются в дорогу. Но тут из-под забора выходит чёрный кот – признак нечистой силы и переходит им дорогу. Ребята испугались и расстроились, что не найдут клада. Кот увидел грустные лица детей и пожалел их. Предложил им сделать несколько движений, чтобы колдовство не начало действовать. Они сделали эти движения, и колдовство исчезло. Со спокойной душой ребята отправляются за кладом по карте. Было много препятствий. Они проходили волшебный мостик, подземный ход, преодолевали высокую гору. Пришли в заветное место. Откопали клад. Там было много драгоценностей. Дети очень обрадовались и от радости решили станцевать свой любимый танец «Современник». После столь долгого путешествия, где было очень жарко, – они отдыхают. «Проверка музыкального слуха». Чтоб понять, что ты не глух. Дружно бегаем по кругу, Постучим в ладони другу. Вступление. Бег по кругу, под конец вступления повернуться лицом в круг в и.п. – о.с. (основная стойка). Первый куплет. A. 1–2 – наклон вперед прогнувшись с полуповоротом туловища направо, руки вперед – в стороны ладонями кверху. 3 – 4 – выпрямится, руки на пояс. 5 – 8 – повторить счет 1 – 4 в другую сторону. Б. – повторить движения части А. B. 1 – 8 – бег на месте с хорошей работой рук. Г. 1 – 8 – полуприсед, руки согнуты, кисти в кулак, «потереть глаза», или «вытереть слезы». Припев. A. 1 – 2 – с шагом вперед притоп правой ногой, руки на пояс. 3 – 4 – повторить счет 1 – 2, притоп левой ногой. 5 – 8 – полуприседая и вставая, колени вправо-влево («твист») с разноименной работой рук. Б. 1 – 2 – четыре акцентированных шага назад на носках со скрестными движениями согнутых перед собой рук. 3 – 4 – повторить счет 1–2. 5 – 6 – повторить счет 1–2. 7 – 8 – полуприсед и «погрозить пальчиком». B. 1 – 8 – бег с захлестыванием голени назад и поворотом направо на 360°, поднимая и опуская руки в стороны, кисть на себя. Г. – повторить движения части В в другую сторону. Второй куплет. А – Б – В – повторить первый куплет части А, Б, В. Г. «Главный мой подарочек – это ты!» 1 – 8 – полуприсед, правую руку вперед, левую на пояс и показать пальчиком на кого-нибудь. Припев. Повторить упражнения припева. Проигрыш. Бег по кругу, как на вступлении, но в другую сторону. «Страна насекомых» 2-й класс Краткое описание сюжета. Ребята решили отдохнуть после учебы. Пришли на лесную поляну, которая им очень понравилась. Они развеселились и стали танцевать. И тут вдруг из кустов и из травы повыползали разные насекомые. Ребята познакомились с ними и узнали, что повелительница леса, Божья Коровка, очень грустная, и есть опасность, что она заболеет. Тут детям приходит в голову идея, как спасти Божью Коровку. Ее нужно развеселить. И они начинают забавный танец. Повелительнице леса он очень понравился, и она – разулыбалась. Значит, нет опасности, что Божья Коровка заболеет. Ребята были довольны, что помогли стране насекомых, и со спокойной душой пошли домой. «Как весело на лесной полянке». Вступление. 1 – 4 – И.П. – стойка в кругу, взявшись за руки (по 6–7 человек). Первая часть. А – Б. 1 – 16 – шестнадцать беговых шагов по кругу вправо, поднимая колени вперед (высокое бедро). В – Г. 1 – 16 – шестнадцать беговых шагов по кругу влево, поднимая колени вперед (высокое бедро), в конце остановка с поворотом лицом в круг. Д. 1 – 4 – три хлопка в ладони. 5 – 8 – руки в стороны, четыре хлопка в ладони товарища. Е. 1 – 8 – повторить движения части Д. ж. 1 – 4 – три хлопка в ладони. 5 – 6 – полуприсед на левой, правую ногу вперед на пятку, руки на пояс. 7 – 8 – встать, приставить правую ногу к левой. З. 1 – 4 – три хлопка в ладони. 5 – 6 – полуприсед на правой, левую ногу вперед на пятку, руки на пояс. 7 – 8 – встать, приставить левую ногу к правой. Вторая часть. Повторить упражнения первой части, только бег по кругу с захлестыванием голени назад. Третья часть. Повторить упражнения первой части. Четвертая часть. Повторить упражнение второй части. «Дорога домой» 2-й класс Краткое описание сюжета. У ребят заканчивался отдых в летнем лагере. Утро. Они сделали бодрую зарядку и стали собираться в дорогу. Вышли все вместе и запели песню. Шли-шли, устали. Пройдя половину пути, решили воспользоваться автостопом. Останавливается грузовая машина. Они благодарят водителя за то, что он остановился – танцуют танец «Автостоп». Дорога была трудной, но ребята все-таки добираются до родного дома. Очень уставшие, ложатся на траву и отдыхают. «Вместе весело шагать». Вступление – ходьба на месте (дети стоят свободно или в колоннах). 1-й куплет. Припев – ходьба на месте. 2-я фраза. Приседание, руки вперед (4 раза). Запев. 1) Руки в стороны. 2) Руки вверх. 3) Руки перед собой. 4) Опустить руки вниз. Все эти движения повторить 4 раза. Примечание. На последнем такте руки опускаются плавно, при этом выполняется шаг на месте. 2– й куплет. Припев – движения повторяются. Запев: И.П. – руки на пояс, ноги слегка расставлены. 1) Поворот туловища направо за рукой. 2) Вернутся в И.П. 3 – 4) То же выполнить влево. Припев – движения повторяются. 3– й куплет. Запев: руки в стороны, ноги в 1-й позиции. 1) Маховое скрещивающееся движение руками (внизу). 2) То же в обратном направлении до И.П. 3 – 4) Круговое маховое движение руками. Повторить все 4 раза в обратной последовательности (ноги пружинят). Проигрыш – прыжки. Припев – движения повторяются. Сказка «Мышка с сыром» Краткое описание сюжета. В одном красивом доме жил-был Кот, звали его Томас, но жил он не один, а по соседству с маленькими мышками. И тут однажды Мышки решили украсть у кота кусочек сыра. Но они не знали, как его взять, и тут одной мышке пришла в голову мысль развлечь Кота. Вышли из своего домика мышки и начали танцевать, изловчившись, подбегают к сыру, хватают его – и скорей бежать в свой домик. 1– я фигура. Мышки готовятся, стоят друг за другом и держась за «хвостики». Первая мышка держит перед собой круглую головку сыра. На первую фразу бегут «змейкой» от центральной стены, останавливаются в центре зала и кладут сыр на пол. 2– я фигура. Мышки стоят вокруг сыра. 1– я фраза. Крутят хвостом правой рукой, одновременно притопывая пяткой. 2– я фраза. То же делают левой рукой и ногой, наклоняются к сыру, «пробуют» его и разбегаются. 3-я фигура. Мышки валяются на спине, дрыгая лапками, шепчутся. С окончанием музыки – подбегают к сыру и хватают его. Музыкальный материал – песня «Том и Джерри», «Веселые мышата» Композиция «Ремонт» Краткое описание сюжета. В одном сказочном городе жил-был Маляр. Он любил свою профессию и помогал всем людям, принося радость и красоту. Как-то утром, на рассвете, вышел маляр на улицу и увидел заброшенный дом, он был такой грязный и неухоженный. И Маляр решил познакомить людей со своей профессией, научить белить и красить   Отдельного рассмотрения требует проблема двигательной реабилитации отдельных заболеваний и патологических состояний, которые наиболее часто являются поводом для зачисления детей в специальную медицинскую группу. К сожалению, рекомендуемые в этом плане упражнения сгруппированы (причем далеко не всегда в полном объеме) только в специализированной медицинской литературе по ЛФК. Что касается преподавателей физической культуры, то, судя по полученным в работе данным, они не владеют этой информацией, что и побудило нас проанализировать многочисленные литературные источники по ЛФК и выделить наиболее эффективные упражнения, используемые в целях двигательной реабилитации при различных заболеваниях и патологических состояниях (приложения 8-13). Особого внимания заслуживает проблема медико-биологической подготовки преподавательского состава. К сожалению, на сегодняшний день при установлении категорийности специалистов в области оздоровительной физической культуры не учитывается уровень их знаний в области медицинских аспектов двигательной активности лиц с различными отклонениями в состоянии здоровья. Как известно, в настоящее время на базе вузов физической культуры открыта новая специальность «Физическая культура для лиц с отклонениями в состоянии здоровья (адаптивная физическая культура)», предусматривающая большой объем медицинских знаний. Однако, к сожалению, введенные в ее рамки специализации (физическая реабилитация, адаптивное физическое воспитание, адаптивный спорт, лечебная физическая культура) в основном ориентированы на лиц, имеющих инвалидность (речь идет в первую очередь об ампутантах, умственно отсталых, слабовидящих и слепых, а также слабослышащих и глухих). В то же время было бы очень целесообразно ввести именно в рамках этой специальности подготовку преподавателей физической культуры для специальных медицинских групп. Кроме этого, естественно, необходимо введение в состав комиссий, присуждающих категории преподавателям физической культуры, представителей врачебно-физкультурных диспансеров или соответствующих учебных кафедр. Глава 3 ПЕРВАЯ ПОМОЩЬ ПРИ НЕОТЛОжНЫХ СОСТОЯНИЯХ (КРАТКИЙ СПРАВОЧНИК) Острые нарушения кровообращения Обморок – внезапная кратковременная потеря сознания вследствие преходящих нарушений мозгового кровообращения. Причины обморока у детей: а) нарушение нервной регуляции сосудов (ортостатические, синокаротидные, рефлекторные обмороки); б) кардиогенные обмороки (при тахи– и брадиаритмиях, пароксизмальной тахикардии, пороках сердца); в) гипогликемические состояния; г) инфекции, интоксикации. Клиническая картина. Обмороку часто предшествуют тошнота, зевота, потливость, слабость, потемнение в глазах, головокружение, шум в ушах. В дальнейшем – потеря сознания, резкая бледность, снижение мышечного тонуса, расширение зрачков. Дыхание поверхностное. Пульс слабого наполнения, АД снижено, тоны сердца приглушены. Неотложная помощь 1. Уложить ребенка горизонтально с приподнятыми ногами, обеспечить доступ свежего воздуха. 2. Использовать рефлекторные воздействия: обрызгать лицо водой, дать вдохнуть пары нашатырного спирта. Декомпенсированная фаза: выраженные нарушения сознания вплоть до комы, мышечная гипотония, систолическое давление ниже 60 мм рт. ст., распространенный цианоз кожи и слизистых, нитевидный пульс, анурия, ЦВД отрицательное. Приступ пароксизмальной тахикардии Внезапное учащение сердечного ритма >150–160 уд. в минуту у старших и >200 уд. в минуту у младших детей длительностью от нескольких минут до нескольких часов с внезапным восстановлением ЧСС. Причины: – нарушения вегетативной регуляции сердечного ритма; – ограничение поражения сердца; – дизэлектролитные нарушения; – психоэмоциональное и физическое напряжение. Клинические формы Наджелудочковая форма – следствие изменения вегетативной регуляции. жалобы на резкое сердцебиение, чувство нехватки воздуха, головокружение, слабость, тошноту. Отмечают бледность, потливость, полиурию. Тоны сердца громкие, ЧСС не поддается подсчету, шейные вены набухают, часто рвота. Признаки сердечной недостаточности (одышка, гипотония, гепатомегалия) развиваются нечасто, в основном при затянувшемся приступе. ЭКГ: тахикардия до 150–200 уд. в минуту, неизмененный желудочковый комплекс, измененный зубец Р. Гипертонический криз Лечение неотложных состояний (гипертонического криза). Гипертонический криз – это внезапное ухудшение состояния, обусловленное резким повышением АД. Гипертонические кризы чаше всего возникают при симптоматических АГ (острый гломерулонефрит, системные заболевания соединительной ткани, реноваскулярная патология, феохро-моцитома, черепно-мозговые травмы и др.). У детей и подростков выделяют гипертонические кризы двух типов. Первый характеризуется возникновением симптомов со стороны органов-мишеней (ЦНС, сердце, почки), второй протекает как симпатоадреналовый пароксизм с бурной вегетативной симптоматикой. Клиническая картина гипертонического криза характеризуется внезапным ухудшением общего состояния, подъемом систолического АД (более 150 мм рт. ст.) и/или диастолического давления (более 95 мм рт. ст.), резкой головной болью. Возможны головокружение, нарушение зрения (пелена перед глазами, мелькание мушек), тошнота, рвота, озноб, бледность пли гиперемия лица, ощущение страха. Боль в животе При внезапно и быстро развивающихся заболеваниях органов брюшной полости часто возникают осложнения (перитонит, внутрибрюшное кровотечение), требующие немедленной хирургической помощи. Симптомы, указывающие на ту или иную катастрофу в брюшной полости, носят название «острый живот». Наиболее распространенными заболеваниями брюшной полости, при которых можно говорить об «остром животе», являются острый аппендицит, прободная язва желудка или двенадцатиперстной кишки, острый холецистит, ущемленная грыжа, острая кишечная непроходимость, закрытые повреждения органов брюшной полости, острый панкреатит, разрыв трубы при внематочной беременности, перекрут кисты яичника. Для всех этих заболеваний характерно то, что по мере удлинения срока от начала заболевания до момента оказания квалифицированной врачебной помощи резко ухудшается состояние больного и увеличивается число неблагоприятных исходов. Общими симптомами для большинства заболеваний данной группы являются острые боли в животе с некоторыми вариациями по силе, месту расположения, распространенности и характеру (постоянные, схваткообразные и т. д.). Боль может возникнуть внезапно среди полного здоровья, она может начинаться исподволь и лишь через определенный промежуток времени принять острый характер. Вторым симптомом являются тошнота и рвота, которые иногда носят постоянный и неукротимый характер. У большинства больных при «остром животе» наблюдается задержка стула и неотхождение газов. Для воспалительного процесса в брюшной полости характерны резкое напряжение мышц передней брюшной стенки и боль при ощупывании живота в области воспаленного органа. Как правило, выявляется симптом Щеткина-Блюмберга. Это один из самых ярких и постоянных признаков воспаления брюшины. Проверяют его следующим образом. Исследующий осторожно и медленно надавливает рукой на переднюю брюшную стенку и затем быстро отдергивает руку. Симптом считается положительным, если у больного в момент отнимания руки возникает резкая боль. При внутрибрюшном кровотечении наряду с явлениями острого малокровия (бледность, слабость, головокружение, холодный пот, слабый частый пульс, снижение артериального давления) отмечаются некоторое напряжение мышц живота, болезненность при пальпации. Если больному с одним из острых воспалительных заболеваний органов брюшной полости не будет оказана своевременная помощь, то развивается перитонит. Первая помощь. Основная задача – немедленная транспортировка в хирургический стационар. До этого следует создать больному покой, на живот положить пузырь со льдом или холодной водой. Его нельзя кормить, поить, ставить очистительные клизмы, промывать желудок, давать слабительные средства, т. к. это может способствовать распространению воспалительного процесса. Категорически запрещается введение наркотических и обезболивающих средств, чтобы не затушевывать клиническую картину, что может привести к неправильному лечению. Бронхиальная астма физического усилия Согласно мнению зарубежных специалистов (официальная, документально закрепленная точка зрения отечественных ученых по данному вопросу отсутствует), бронхиальная астма физического усилия (EIB) не должна являться противопоказанием для занятий всеми видами спорта. Однако подобным больным и тренерам, работающим с ними, необходимо систематически проводить профилактические мероприятия, направленные на ее предупреждение. Они должны включать в себя обучение атлетов, нефармакологические методы и применение лекарственных препаратов. Обучение детей и их родителей является начальным компонентом эффективного лечения бронхоспазма, вызванного физической нагрузкой у юных атлетов. В беседе с ними, их родителями и тренерами врач должен постоянно акцентировать внимание на том, что EIB не является поводом для прекращения спортивной деятельности. При этом следует избегать определения EIB как легочного заболевания. Тренерскому составу необходимо знать, что опасность бронхоспазма, вызванного спортивной нагрузкой, преувеличена, и подобная реакция на физические упражнения, встречающаяся у многих спортсменов, в большинстве случаев легко снимается. Особое внимание в таких беседах должно обращаться на высокую эффективность межсезонной подготовки, так как симптомы EIB при нагрузках аэробной направленности могут уменьшаться. Юных атлетов следует убедить в том, что использование ингалятора при занятиях спортом и участии в соревнованиях не равнозначно диагнозу «астма». Проведение такого рода обучения на начальном этапе лечения EIB служит целям убеждения и снижает страх перед занятиями спортом. К нефармакологическим методам профилактики EIB относятся длительное разогревание, кондиционирование воздуха, использование маски, а также ограничение (перед нагрузкой) объема принимаемой пищи и исключение продуктов, являющихся потенциальными аллергенами. Период энергичного разогревания в течение 30–60 мин может эффективно создать субмаксимальный бронхоспазм, за которым следует 2-4-часовый рефрактерный период. Некоторые атлеты научились извлекать преимущества из данного феномена, используя интенсивную разминку перед соревнованиями. Серии разминочных упражнений длительностью 30 с позволяют астматикам достичь относительной невосприимчивости к EIB и участвовать в соревновательной деятельности, не провоцируя приступов. Особое внимание следует уделять условиям, в которых проводится тренировка. В частности, рекомендуется избегать занятий в холодном сухом помещении, ибо подобные условия провоцируют EIB. В связи с этим для атлетов, тренирующихся на воздухе в холодных условиях, рекомендуется использовать маску, которая создает условия «повторного дыхания» и обеспечивает согревание воздуха. Учитывая патофизиологию бронхоспазма, разминку лучше начинать с 20 мин энергичной ходьбы, легкого бега или 5 мин. бега, сменяющихся 5 мин отдыха. Отрезки спринта при разминке должны быть минимальными, чтобы системы организма не перегружались и не возникало возбуждения, приводящего к приступу астмы. Разминка должна заканчиваться как можно ближе к началу соревнования. Любая форма тренировки будет лучше переноситься, если окружающий воздух теплый и влажный. При этом совершенно естественно, что тяжесть бронхоспазма в целом хорошо коррелирует с интенсивностью тренировочной нагрузки, которая определяет разную степень кислородного запроса. Исключение из этого правила составляет только плавание в закрытом бассейне, где имеются почти идеальные условия для вдыхания воздуха. Из факторов загрязнения окружающего воздуха выраженное негативное влияние оказывают двуокись серы (SO2) в газообразном или аэрозольном виде и озон, сильно раздражающий дыхательные пути. Потенциальной причиной бронхоспазма могут явиться и определенные фармакологические средства, в частности адреноблокаторы, которые к тому же (что очень важно) создают условия, когда пациент становится невосприимчив к купированию бронхоспазма посредством адреналиноподобных веществ. Изменения в диете не определяют частоту и тяжесть бронхоспазма. Исключение составляют только пациенты с повышенной чувствительностью к определенному типу пищи, например продуктам моря. Особое место в плане профилактики бронхоспазма, вызываемого физическими нагрузками, отводится аэробной подготовке атлетов. Большое значение придается также фармакологическим средствам купирования и лечения бронхоспазма, вызываемого физическими нагрузками. Инородные тела глаза, уха, носа, дыхательных путей, желудочно-кишечного тракта, кожи Инородные тела глаза – мелкие неострые предметы (соринки, мошки, песчинки и т. д.), задерживаясь на слизистой оболочке (конъюнктиве), вызывают острое чувство жжения в глазу, которое усиливается при мигании, слезотечении. Первая помощь. Тереть глаз запрещается, т. к. это вызывает еще большее раздражение. Обычно соринка располагается под верхним или нижним веком. Больного просят посмотреть вверх, оттягивая нижнее веко вниз. Видимую соринку удаляют плотным ватным тампоном, сухим или смоченным в растворе борной кислоты. Удалить соринку из-под верхнего века сложнее – необходимо вывернуть верхнее веко наружу конъюнктивой. Больного просят направить взор вниз, оказывающий помощь, захватив двумя пальцами правой руки верхнее веко за ресницы, оттягивает его вперед и вниз, затем указательным пальцем левой руки, наложенным поверх верхнего века, вывертывает его движением снизу вверх. После удаления инородного тела больного заставляют посмотреть вверх, и вывернутое веко возвращается самостоятельно в исходное положение. Инородные тела уха. Различают два вида – живые и неживые инородные тела. Неживые – мелкие предметы (пуговицы, бусины, горох, семечки и т. д.) часто не вызывают никаких болевых ощущений. Самостоятельно извлекать их категорически запрещается, т. к. всякие попытки будут лишь способствовать дальнейшему проталкиванию в глубь слухового прохода. живые инородные тела (клопы, тараканы, мошки, мухи и др.) вызывают неприятные субъективные ощущения – чувство сверления, жжения. Первая помощь. Необходимо заполнить слуховой проход жидким маслом, спиртом, можно водой, и заставить пострадавшего несколько минут полежать на здоровой стороне. Насекомое быстро гибнет. После исчезновения неприятных ощущений в ухе необходимо полежать на больной стороне. Нередко вместе с жидкостью удаляется и инородное тело. Если оно осталось в ухе, следует обратиться к врачу-отоларингологу. Инородные тела носа чаще встречаются у детей, которые сами себе заталкивают в нос мелкие предметы (шарики, бусинки, куски бумаги или ваты, ягоды, пуговицы и др.). Первая помощь. Посоветовать больному сильно высморкаться, закрыв при этом вторую половину носа. Запрещается делать какие-либо попытки самостоятельно вынуть инородное тело из носа. Удаление инородных тел производит только врач. Инородные тела дыхательных путей. Попадание инородных тел в дыхательные пути может привести к их закупорке и асфиксии. Очень часто в дыхательные пути попадает пища, когда человек разговаривает во время еды, что вызывает приступ резкого кашля. Инородное тело часто в момент кашля удаляется, но иногда может возникнуть спазм голосовых связок, и просвет голосовой щели полностью закрывается, что приводит к удушению. Первая помощь. Если резкое и сильное откашливание не помогает, то пострадавшего укладывают животом на согнутое колено, голову опускают как можно ниже и ударяют рукой по спине. При отсутствии эффекта пострадавшего укладывают на стол, голову резко разгибают и через открытый рот осматривают область гортани: обнаруженное инородное тело захватывают и удаляют. В случаях полного закрытия дыхательных путей, развившейся асфиксии и невозможности удалить инородное тело единственная мера спасения – экстренная трахеотомия. Инородные тела желудочно-кишечного тракта. Инородные тела в пищевод и желудок чаще всего попадают случайно, преимущественно у лиц, имеющих привычку держать во время работы мелкие предметы в зубах (гвозди, иголки, шпильки, кнопки), а также при поспешной еде. Мелкие, округлые тела, пройдя по всему кишечному тракту, чаще выходят вместе с каловыми массами. Острые и крупные предметы могут застревать в том или ином отделе желудочно-кишечного тракта и вызывать тяжелые осложнения (кровотечение, перфорацию, кишечную непроходимость). Первая помощь. При проглатывании мелких, круглых предметов первая помощь должна быть направлена на ускорение продвижения предметов по кишечному тракту. Пострадавшему рекомендуют принимать пищу, богатую клетчаткой: хлеб, картофель, капусту, морковь, свеклу. Слабительные давать не следует. При острых и крупных инородных телах при появлении болей за грудиной и в животе пострадавшего поить и кормить нельзя, его необходимо быстро доставить в лечебное учреждение. Инородные тела кожи. Мелкие инородные тела, внедрившиеся в кожу (занозы, колючки, осколки стекла и металлов) вызывают боль и могут служить причиной развития тяжелых воспалительных процессов. Первая помощь. Необходимо удалить мелкие инородные тела. Грязь, песок, землю из ссадин легче всего удалить, промыв ссадины перекисью водорода. Занозы, колючки и другие мелкие инородные тела вынимают при помощи пинцета, иглы, можно пальцами. Затем ранку необходимо обработать любым антисептическим раствором. Инородные тела в больших ранах может удалять только врач при первичной хирургической обработке. Отморожение Отморожение представляет собой поражение тканей, возникающее в результате воздействия низкой температуры. Наиболее часто отмораживают пальцы ног, затем рук, уши, щеки, кончик носа. Отморозить их можно и при нуле градусов, если человек долго стоит на улице легко одетый, в тесной и мокрой обуви, без головного убора. Вначале он ощущает холод и покалывание в области, подвергшейся обморожению. Кожа в этом месте краснеет, затем резко бледнеет и теряет чувствительность. Различают четыре степени поражения: I степень. Синюшная отечная кожа, боли и зуд, которые проходят через несколько дней. Однако повышенная чувствительность к холоду остается надолго, порой даже легкое охлаждение снова вызывает припухание и покраснение ранее отмороженного участка. Первая помощь. Заключается в скорейшем восстановлении кровообращения на отмороженном участке. Если отморожены пальцы, следует согреть их в теплой ванне (35–38 °C), осторожно массируя, пока не появится чувство покалывания, боли, а кожа не приобретет ярко-розовую окраску. Затем необходимо протереть ее одеколоном, камфорным или борным спиртом, тепло укутать отмороженный участок, предварительно наложив повязку с водкой или раствором (темно-фиолетовым) перманганата (марганцовокислого калия). Если же до жилья далеко, пораженный участок прямо на месте растирают мягкой шерстяной тканью или просто ладонью. Не следует пользоваться снегом: микроскопические льдинки, находящиеся в снегу, могут поранить измененную кожу, а вода, образующаяся при таянии, испаряясь, еще более способствует охлаждению. II степень. Характерно появление пузырьков со светлым содержимым на поверхностно поврежденном слое кожи. Вскрывать их противопоказано. Необходимо осторожно протереть кожу спиртом и наложить стерильную повязку. При появлении отеков и пузырей не следует растирать и массировать кожу. В таких случаях согревание лучше проводить при помощи тепловой ванны, температуру которой следует постепенно увеличивать с 20 до 40 °C в течение 20–30 мин. Обычно через 10–12 дней пузырьки подсыхают и, если был поражен небольшой участок, спустя две-три недели наступает выздоровление. III и IV степени. Образуются пузыри с кровяным содержимым, возникает омертвение кожи и подкожно-жировой клетчатки. Как правило, такое отморожение сопровождается общим заболеванием, глубоким расстройством кровообращения, пораженная часть тела резко отекает, становится темной, может развиться гангрена. В связи с этим, если обычная окраска кожи не появляется, необходимо, наложив повязку и потеплее укрыв пострадавшего, направить его в лечебное учреждение. Профилактика. При вынужденном длительном пребывании на холоде необходимы прием горячей пищи не менее двух раз в день, теплая, не стесняющая движений одежда, хорошо пригнанная на ноге, непромокаемая, смазанная жиром обувь. Следует применять стельки, бороться с потливостью ног. Выходя на мороз, целесообразно смазывать лицо, уши, губы жиром. Ошибочно мнение, согласно которому алкогольные напитки «разогревают» тело. Алкоголь, расширяя сосуды, наоборот, усиливает отдачу телом тепла. Лучший метод предупреждения отморожения – постепенное привыкание к холоду (закаливание). Переохлаждение Переохлаждение – состояние, возникающее в результате истощения адаптационных механизмов терморегуляции, когда температура тела под влиянием внешнего охлаждения прогрессивно падает и все жизненные функции угнетаются, вплоть до их полного угасания. Допустимые сроки пребывания в условиях холода, а также степень охлаждения организма зависят от температуры внешней среды, характера одежды, физической активности, температуры человека при погружении в холодную воду, используемых индивидуальных спасательных средств. Если температура воды колеблется от 0 до +10 °C, время пребывания в ней ограничено 10–60 мин. Клиническая картина переохлаждения зависит от степени его тяжести. В первой стадии пострадавшие предъявляют жалобы на слабость, сердцебиение, головную боль, общую дрожь в теле. При объективном осмотре у них отмечаются синюшность пальцев рук и ног, а также губ, носа, ушных раковин, рефлекс гусиной кожи, дрожание губ и нижней челюсти, учащение пульса и повышение АД. Температура тела несколько понижена. Во второй стадии увеличивается общая слабость, появляются боли в мышцах и суставах, парестезии, легкая заторможенность, сонливость, прогрессирующее замедление, ослабление и нарушение ритма дыхания, а также сердечной деятельности (брадикардия до 50 уд./мин, снижение АД до 100/60 мм рт. ст.). Одним из важных признаков этой стадии является понижение температуры в прямой кишке ниже 35 °C. В третьей стадии у пострадавших отмечаются выраженная синюшность кожи и слизистых оболочек, ослабленное дыхание с частотой 8-10 мин, брадикардия до 40 уд./ мин, еще более снижается АД, нарастают гипоксия и гипоксемия, прекращается дрожь, развивается мышечная ригидность. Первая помощь. Для активного согревания пострадавшего со второй или третьей стадией необходимо поместить в теплую ванну с температурой воды не ниже 24 °C, а далее в течение 10 мин довести температуру воды до 37–39 °C. В это же время следует проводить осторожное растирание тела мягкими мочалками, что способствует восстановлению сосудистого тонуса и рефлекторной активности нервной системы. Алкоголь противопоказан, т. к. он угнетает высшие отделы центральной нервной системы. В связи с нарушением усвоения кислорода тканями не обоснована и оксигенотерапия. Применение сердечно-сосудистых и дыхательных средств требует большой осторожности, т. к. при данном состоянии извращена реакция на эти препараты. Поражение электрическим током и молнией Прохождение электрического тока или электрического разряда молнии через организм вызывает местные и общие нарушения. Первая помощь. Немедленно прекратить действие электротока, выключив его из всей цепи (рубильник, выключатель, пробки, обрыв провода). Отвести электрические провода от пострадавшего сухой веревкой, палкой. Прикосновение к пострадавшему незащищенными руками при неотключенных проводах опасно. После того как пострадавший освобожден от проводов, необходимо его осмотреть и местные повреждения кожи обработать и закрыть повязкой, как при ожогах. Дать болеутоляющие и успокаивающие средства. Пострадавшего следует обильно поить (вода, чай, компот). Алкогольные напитки и кофе противопоказаны. Даже при поражениях, сопровождающихся легкими общими расстройствами (обморок, головокружение, головные боли и боли в области сердца), больного необходимо доставить в лечебное учреждение, тепло укрыв и в положении лежа. Следует помнить, что состояние пострадавшего в ближайшие часы может резко ухудшиться за счет нарушения кровоснабжения в мышце сердца и появления симптомов шока. В тяжелых случаях, сопровождающихся остановкой дыхания и «мнимой смертью», необходимо немедленно приступить к искусственному дыханию, по возможности сочетая его с введением сердечных средств внутривенно или внутримышечно (1 мл 10 %-го раствора кофеина, 1 мл 5%-го раствора эфедрина и др.). Почечная колика Возникает при разнообразных заболеваниях почек и мочеточников (особенно часто при почечнокаменной болезни) в виде сильнейшего приступа болей в поясничной области, отдающих в паховую область, половые органы и бедро. Очень часто боли сопровождаются резями при мочеиспускании, учащением мочеиспускания, изменением цвета мочи и др. Первая помощь. Для снятия болей дают несколько капель 0,1 %-го раствора атропина, таблетки белладонны; хорошо помогают грелки к пояснице, общие теплые ванны. Необходимо помнить, что подобные приступы болей могут быть и при остром воспалительном заболевании органов брюшной полости (острый живот), когда эти мероприятия абсолютно противопоказаны. Раны Бывают поверхностные и глубокие. При поверхностных нарушается целостность кожи и слизистых оболочек, глубокие сопровождаются повреждением сосудов, нервов, костей, сухожилий. Раны, проникающие в полость (брюшная, грудная, черепно-мозговая), называются проникающими. Различают их в зависимости от характера ранящего предмета. Колотые раны возникают при воздействии ножа, штыка, иглы, шила. Они особенно опасны. Незамеченные повреждения внутренних органов могут стать причиной внутренних кровотечений, перитонита и пневмоторакса. Резаные раны могут быть нанесены острым режущим предметом (нож, бритва, стекло, скальпель). Такие раны имеют ровные, неповрежденные края. Рубленые раны возникают при нанесении повреждения острым, но тяжелым предметом (топор, шашка и др.) и нередко сопровождаются повреждением костей. Ушибленные раны – результат воздействия тупого предмета (молоток, камень и т. д.). Внимание! Размозженные ткани являются благоприятной средой для размножения микробов. Кровотечение при ранениях зависит от вида повреждения сосудов (артерия, вена, капилляры), высоты артериального давления и характера раны. При резаных и рубленых ранах кровотечение наиболее выражено. В размозженных тканях сосуды раздавлены и тромбированы. Поэтому ушибленные раны мало кровоточат. Некоторое исключение составляют раны лица и головы. В их мягких тканях чрезвычайно много капиллярных сосудов; это приводит к тому, что любое ранение головы сопровождается значительным кровотечением. Защита раны от загрязнения и инфицирования. Обработку раны следует проводить чистыми, лучше продезинфицированными, руками. Не следует касаться руками тех слоев марли, которые будут непосредственно соприкасаться с раной. При наличии дезинфицирующих средств (перекись водорода, раствор фурацилина, раствор бриллиантовой зелени, спирт и др.), прежде чем наложить асептическую повязку, необходимо кожу вокруг раны протереть 2–3 раза кусочком марли или ваты, смоченным антисептиком, стараясь удалить при этом с поверхности кожи грязь, обрывки одежды, землю. Внимание! Противопоказано рану промывать водой – это способствует инфицированию. Не следует допускать попадания непосредственно на рану прижигающих средств Спирт, йодная настойка, бензин вызывают гибель поврежденных клеток, что способствует нагноению раны и приводит к резкому усилению болей. Не следует удалять инородные тела и грязь из глубоких слоев раны, т. к. это ведет к еще большему инфицированию раны и может вызвать осложнения (кровотечения, повреждение органов). Внимание! Не следует засыпать рану порошками, накладывать на нее мазь, прикладывать непосредственно на раневую поверхность вату – все это способствует развитию инфекции. Иногда в рану могут выпадать внутренние органы (мозг, кишечник), сухожилие. При обработке такой раны противопоказано погружать выпавшие органы вглубь раны. Антисептическую повязку накладывают поверх выпавших органов Первая помощь при ранениях мягких тканей головы. Благодаря тому что под мягкими тканями находятся кости черепа, наилучшим способом временной остановки кровотечения является наложение давящей повязки. Иногда кровотечение можно остановить пальцевым прижатием артерии (наружной височной – впереди ушной раковины, наружной челюстной – у нижнего края нижней челюсти, в 1–2 см от ее угла). При ранении головы нередко одновременно происходит повреждение головного мозга (сотрясение, ушиб, сдавливание). Раненому следует придать горизонтальное положение, создать покой, приложить холод к голове, организовать немедленную транспортировку в хирургический стационар. Проникающие ранения грудной клетки чрезвычайно опасны, т. к. при них могут быть повреждены сердце, аорта, легкие, другие жизненно важные органы. Самое главное – в плевральную полость начинает проникать воздух и развивается открытый пневмоторакс, в результате чего легкое спадается, происходит смещение сердца и развивается шок. Первая помощь. Оказывающий первую помощь должен знать, что герметическое закрытие такой раны может предупредить или значительно уменьшить развитие этого тяжелого состояния. Надежно закрыть рану грудной клетки можно при помощи липкого пластыря, накладываемого в виде черепицы, или прорезиненной оберткой от индивидуального пакета, можно густо пропитать вазелином марлю, использовать клеенку, пленку, наложив по типу давящей повязки. Необходимы противошоковые мероприятия. Транспортируют больных в полусидячем положении. Ранение живота чрезвычайно опасно: даже небольшая рана может повлечь грозные осложнения, требующие немедленной операции, – внутреннее кровотечение и истечение содержимого кишечника в брюшную полость с последующим развитием гнойного (калового) перитонита. Первая помощь. Выпавшие органы не следует вправлять в брюшную полость. После обработки кожи вокруг раны на выпавшие органы накладывают стерильную марлю, поверх нее и по бокам от органов – толстый слой ваты и делают бинтовую повязку. Можно использовать полотенце, простыню, прошив края ниткой. У таких раненых очень быстро развивается шок, в связи с чем необходимо проводить противошоковые мероприятия. При любом ранении в живот запрещается пострадавшего кормить, поить, давать через рот лекарства, т. к. это ускоряет развитие перитонита. Транспортировка – в положении лежа с приподнятой верхней частью туловища и с согнутыми в коленях ногами. Такое положение уменьшает боль и предупреждает развитие воспаления во всех отделах живота. Важной задачей первой помощи является скорейшая доставка пострадавшего в лечебное учреждение. Чем раньше он получит врачебную помощь, тем эффективнее лечение. Рвота Причины, вызывающие ее, могут быть разнообразны. При неудержимой рвоте до вызова врача необходимо положить на живот грелку со льдом, если такового не имеется, можно воспользоваться любым замороженным продуктом из холодильника, предварительно поместив его в полиэтиленовый пакет. Тепловые поражения Тепловой удар – патологическое состояние, развивающееся в результате декомпенсации терморегуляции под воздействием экзогенного и эндогенного тепла, которое своевременно не отдается организмом во внешнюю среду вследствие недостаточности потоотделения. Избыточное теплонакопление приводит к быстрому повышению температуры органов и тканей, что обусловливает изменения в центральной нервной системе и сдвиги в водно-электролитном обмене. Из всех перечисленных выше нозологических форм тепловой удар является наиболее грозным поражением. Летальность при данном состоянии достигает 80 %. У лиц, которые выжили в течение первых часов после теплового удара, часто развиваются тяжелые осложнения, приводящие к смерти или тяжелой инвалидизации. Под солнечным ударом подразумевается тепловой удар, вызываемый интенсивным или длительным воздействием на организм прямого солнечного излучения. Симптоматика и патогенез при солнечном ударе аналогичны таковым при тепловом ударе. У здоровых людей основными факторами, провоцирующими развитие теплового удара, являются тяжелая физическая нагрузка, нервно-психическое напряжение и избыточная масса тела. Тепловой (солнечный) удар чаще развивается внезапно. Однако у ряда пациентов наблюдается отсроченная форма теплового удара, при которой между появлением первого признака поражения (прекращением потоотделения) и возникновением отчетливых клинических симптомов (постоянная гипертермия, коллапс и др.) проходит от 3 до 24 ч. Продромальный период при такой форме проявляется общей слабостью, резкой головной болью, тошнотой, головокружением, ощущением звона в ушах, иногда светобоязнью. Затем наступает двигательное беспокойство и нарушение речи. Возможны изменения сознания, психомоторное возбуждение, учащенное мочеиспускание, полиурия. При наступлении теплового удара у больного развивается коматозное состояние, могут наблюдаться двигательное возбуждение, бред, галлюцинации. Лицо и конъюнктивы у пострадавшего гиперемированы, кожа сухая, горячая, «обжигающая», температура тела выше 41 °C, пульс частый, нитевидный, нередко аритмичный, АД понижено, дыхание учащенное, поверхностное, тоны сердца ослаблены. Определяются признаки очагового или диффузного поражения центральной нервной системы (расширение зрачков, резкое ослабление или отсутствие сухожильных рефлексов, патологические рефлексы, судороги, непроизвольное мочеиспускание и дефекация и др.). Резкое снижение АД, сопровождающееся нарушением регионарного кровообращения в почках и печени, приводит к дистрофическим изменениям в этих органах. В случае нарастания острой сосудистой недостаточности, нарушения дыхания или развития отека легких наступает смерть. Грозным осложнением теплового удара является острая почечная недостаточность. При возникновении последней гипокалиемия сменяется гиперкалиемией. Поражение печени иногда сопровождается желтухой и печеночной недостаточностью. Часто отмечаются поражения мышцы сердца, вплоть до развития острого инфаркта миокарда, и нарушения функций центральной нервной системы. Первая помощь при тепловом и солнечном ударах должна начинаться с охлаждения пострадавшего. Для этого его помещают в ванну с ледяной водой и проводят массаж больших мышечных групп, что способствует отдаче тепла воде. Когда ректальная температура достигает 38,5 °C, больного вынимают из ванны. При снижении температуры тела нередко наблюдаются двигательное и психическое возбуждение, непроизвольная дефекация, рвота. При отсутствии ванны используют куски льда и охлаждающее действие водной или воздушной струи при работе вентилятора. Больного переносят в затененное прохладное место и местно охлаждают голову и шею пузырями со льдом (они накладываются также в паховой области (в проекции бедренных сосудов) и в подмышечных областях. Целесообразно проведение ингаляции кислорода. При нарушении дыхания и внезапном прекращении кровообращения – реанимационные мероприятия по общепринятой методике. В детском возрасте при тепловом и солнечном ударе больного следует раздеть, растереть его кожу водным раствором этилового спирта, камфорного спирта или пищевого уксуса, что способствует расширению сосудов, положить холодные компрессы (прежде всего на голову), при возможности сделать холодную клизму, промыть желудок холодной водой и обеспечить вдыхание 60 % кислорода (Ю.Е. Вельтищев и Б.А. Кобринский, 1994). Тепловой коллапс оценивается как синдром, который всегда сопровождает тепловой удар, или же выделяется в самостоятельную нозологическую форму. Летальность при нем значительно ниже, чем при тепловом ударе. Его возникновение связано с расстройством вазомоторной иннервации сосудов, которое приводит к падению сосудистого тонуса и нарушению распределения крови в организме: увеличивается количество крови, депонированной в сосудах органов брюшной полости, что приводит к резкому уменьшению эффективного объема циркулирующей крови. В легких случаях у пострадавшего внезапно появляются общая слабость, головокружение, тошнота, звон в ушах, потемнение в глазах, возможна потеря сознания. Весьма характерный признак теплового коллапса – обильное потоотделение. Кожные покровы бледные, пульс слабый, иногда редкий (60–40 уд./мин), АД понижено. В тяжелых случаях отмечаются заостренные черты лица с цианотичным оттенком кожи, ввалившиеся тусклые глаза, пульс частый, малый, АД резко понижено, иногда может не определяться. Дыхание поверхностное, учащенное, реже замедленное. Объем циркулирующей крови уменьшен. В отличие от теплового удара, при тепловом коллапсе рефлексы оживлены, зрачки сужены, зрачковые рефлексы сохранены. Температура тела повышается, но не выше 38,5 °C. Первая помощь при тепловом коллапсе в первую очередь должна быть направлена на повышение АД и стимуляцию дыхания. Пострадавшему обеспечивается полный покой в положении лежа с приподнятыми ногами. Внутримышечно или подкожно вводится 1 мл 1%-го раствора мезатона и 2 мл кордиамина, подкожно 2–4 мл 20 %-го раствора кофеина. Инъекции кордиамина и кофеина повторяются каждые 2–4 ч. Тепловые судороги – непроизвольные периодические сокращения больших групп скелетных мышц, которые возникают при тяжелой мышечной работе, обильном питье неподсоленной воды и усиленном потоотделении. Их возникновение связано с внеклеточной дегидратацией и внутриклеточной гипергидратацией. При этом на фоне метаболического и дыхательного ацидоза развивается гипокальциемия. Температура тела обычно нормальная. Пострадавшие жалуются на ощущение «ползания мурашек» и появление других парестезий в конечностях. Возникают болезненные судороги некоторых мышечных групп. Наиболее часто тетанические судороги охватывают мышцы нижних, реже верхних конечностей и значительно реже – мускулатуру туловища, диафрагму и мышцы лица. Больные ощущают, что у них руки сгибаются в локтевых и лучезапястных суставах, а пальцы выпрямляются и прижимаются друг к другу. При судорогах нижних конечностей ноги вытягиваются, стопы искривляются внутрь, а пальцы сгибаются. Иногда больные отмечают, что у них сводит челюсти (тризм жевательных мышц), а рот сжимается. Тетанические судороги могут наступать несколько раз в сутки, самопроизвольно или под влиянием раздражителей. Они бывают болезненными, но не сопровождаются потерей сознания, прикусыванием языка. Продолжаются судороги от нескольких минут до нескольких часов. Вне приступа или при скрытой форме заболевания выявляется ряд объективных признаков повышенной возбудимости двигательных нервных стволов. Первая помощь при тепловых судорогах сводится к назначению кислотно-солевого напитка, содержащего 2 г лимонной кислоты, по 0,25 г хлорида калия и хлорида кальция, 5 г глюкозы на 1 л воды. Внутрь назначаются 5-10 %-й раствор хлорида кальция по 1 столовой ложке 3–4 раза в день, глюконат кальция по 10 г/сут. Внимание! Лечение, направленное на возмещение потери хлорида натрия, может ухудшить общее состояние больных, увеличить дефицит калия Следует также использовать сбалансированные солевые растворы в виде полиионных растворов. Травмы носа, уха, гортани, зубов и глаз Повреждения носа могут быть вызваны ударом боксерской перчаткой, головой противника, мячом, клюшкой, ушибом при падении лицом вниз и т. д. При этом могут возникнуть носовое кровотечение или перелом костей и хрящей носа. Чаще наблюдаются переломы спинки носа и носовой перегородки (при осмотре в этом случае определяют искривление и отек спинки носа). Первая помощь при повреждениях носа состоит в остановке носового кровотечения: на область переносицы накладывают холод и соответствующее крыло носа пальцем прижимают к перегородке. Если эти действия не помогают, в передний отдел носа вводят тампон, смоченный 3 %-м раствором перекиси водорода. При отсутствии эффекта – доставка в специализированное лечебное учреждение. Повреждения ушной раковины (надрывы и переломы хряща) наиболее часто встречаются у борцов и боксеров в результате трения о ковер или прямого скользящего удара. При этом происходит разрыв кровеносных сосудов уха и образуется гематома между надхрящницей и хрящом. В случае неправильного лечения ушная раковина деформируется. Первая помощь. Необходимо доставить пострадавшего в травматологический пункт. Травмы гортани в большинстве случаев наблюдаются в боксе и борьбе и связаны с ушибами при падении. Переломы хрящей гортани и большие кровоизлияния под ее слизистой ведут к развитию острого стеноза (сужения) гортани. Его признаки – осиплость голоса и нарастающее удушье. Первая помощь. Пострадавшего необходимо немедленно госпитализировать в специализированное лечебное учреждение. Повреждение зубов бывает при ударах в лицо или ушибах у боксеров, футболистов, хоккеистов. В случае своевременного направления спортсмена, потерявшего одновременно несколько зубов, к специалисту возможно приживление зубов. В боксе при ударах могут возникнуть трещины зубной эмали с последующей ее отслойкой. Для профилактики повреждений боксеры на тренировках и соревнованиях должны пользоваться специальными резиновыми прокладками и капами. Ушибы глаз возможны при ударах мячом, лыжной палкой, фехтовальным оружием и т. д. Обычно они сопровождаются кровоизлиянием под кожу век или в ткани переднего отдела глазного яблока – под конъюнктиву, в переднюю камеру глаза. Кровоизлияние рассасывается в течение 7-10 дней после тепловых процедур или даже без лечения. При очень тяжелых ушибах происходит кровоизлияние в сетчатку и сосудистую оболочку, которое сопровождается резким понижением остроты зрения. Тяжелые повреждения чреваты отслойкой сетчатки, разрывом сосудистой оболочки и другими осложнениями. Первая помощь. Холод на область глаза и срочная доставка в специализированное лечебное учреждение. Утопление Различают первично-истинное, асфиксическое, вторичное утопление и смерть в воде. Истинное утопление связано с проникновением воды в легкие. Асфиксическое утопление происходит вследствие рефлекторного ларингоспазма. Аспирации воды при этом виде утопления не происходит. При вторичном утоплении смерть наступает или от первичной остановки сердечной деятельности и дыхания в результате рефлекторной реакции на аспирацию воды («синкопальное утопление»), или патологии сердца и сосудов. В последнем случае констатируют «смерть в воде». Причинами утопления могут быть охлаждение организма и холодовый шок в результате кратковременного пребывания в холодной воде, а также прогрессивное снижение энергетических запасов организма вследствие длительного пребывания в относительно теплой воде. Утопление в пресной и морской воде имеет свои отличительные патогенетические особенности. Аспирированная пресная вода легко и быстро диффундирует в кровь, увеличивая за 3–5 мин объем циркулирующей крови в 1,5 раза. При этом резко снижается концентрация гемоглобина, развивается гипонатриемия, гипопротеинемия, снижается содержание в крови хлора и кальция. Вода диффундирует и в эритроциты, вследствие чего наступает их гемолиз с выходом ионов калия в плазму. Параллельно аспирированная вода нарушает альвеолярно-капиллярные мембраны и разрушает антиателектатический фактор – сурфактант. Развиваются множественные ателектазы (участки спадения легкого), усиливается шунтирование крови из системы легочной артерии в легочные вены по капиллярной сети и другим межсосудистым анастомозам, нарастает гипоксия, прогрессирует дыхательный и метаболический ацидоз. Несколько позже вода начинает всасываться через пищеварительный аппарат, еще больше увеличивается объем циркулирующей крови, прогрессирует дыхательная недостаточность, в ряде случаев возникает отек легких. Иная картина наблюдается при утоплении в морской воде, богатой электролитами. Аспирированная морская вода создает в альвеолах повышенный осмолалитет, электролиты диффундируют в кровь, а вода вместе с белками – в просвет альвеол. Развиваются признаки гипертонической дегидратации – уменьшение объема циркулирующей крови, повышение концентрации натрия, калия, магния, хлора, происходит сморщивание эритроцитов. Морская вода, так же как и пресная, вызывает ателектазы в легких и шунтирование крови, которое сохраняется длительное время. Это объясняется длительной задержкой морской воды (вследствие ее гиперосмолярности) в просвете альвеол. Первая помощь. Эффективность реанимационных мероприятий при утоплении зависит прежде всего от своевременности их оказания. Реанимацию следует начинать в воде и продолжать на спасательном катере. Естественно, в воде реанимацию могут проводить только специально подготовленные спасатели, осуществляющие искусственную вентилляцию легких (ИВЛ) методом «рот к носу». Реанимационные мероприятия на катере и на спасательной станции проводятся по общим правилам (ИВЛ и наружный массаж сердца). Однако следует помнить, что аспирированная вода и отечная жидкость, инородные тела в дыхательных путях (песок, ил, рвотные массы) препятствуют проведению адекватной ИВЛ. При наличии отсоса с его помощью через катетер, введенный в носовой ход и трахею, удаляют аспирированную жидкость. Возможен и другой путь: пострадавшего быстро укладывают на живот, приподнимают за бедра и несколько раз ударяют между лопатками. Однако описанный метод имеет недостатки: а) расходуется драгоценное время, затрачиваемое на эвакуацию жидкости из дыхательных путей; б) возможно попадание желудочного содержимого в просвет альвеол. Поэтому при свободной проходимости дыхательных путей этот способ применять нецелесообразно. Идеальный путь освобождения дыхательных путей от инородных тел и аспирированной жидкости – интубация трахеи с последующим промыванием трахеобронхиального дерева. В дальнейшем через эндотрахеальную трубку осуществляется ИВЛ. В реанимационное отделение пострадавшего транспортируют после восстановления сердечной деятельности (при фибрилляции желудочков – электрическая дефибрилляция и антиаритмические средства). Укусы Укусы млекопитающих. Чаще всего ранению подвергаются верхние и нижние конечности, реже встречаются раны лица, шеи и грудной клетки. В ротовой полости животных и людей обитает большое количество микроорганизмов, вызывающих различные заболевания с тяжелыми последствиями. Наиболее опасные и распространенные заболевания – бешенство и столбняк. Признаки укуса животного: 1) нарушение целостности кожных покровов, рана; 2) возможно кровотечение. Первая помощь: ¦ Личная безопасность. ¦ Проверить проходимость дыхательных путей, дыхание, кровообращение. ¦ Остановить кровотечение (артериальное или венозное), если оно есть. ¦ Обильно промыть рану мыльной водой. ¦ Наложить на рану салфетку, пропитанную перекисью водорода, для профилактики инфицирования. ¦ Наложить на рану чистую повязку. ¦ При обширной травме – зафиксировать конечность. ¦ Направить пострадавшего в травматологический пункт для профилактики бешенства и столбняка. Укусы бешеными животными. При оказании первой помощи не надо стремиться к немедленной остановке кровотечения, т. к. кровотечение способствует удалению слюны животных из раны. Необходимо несколько раз широко обработать кожу вокруг укуса дезинфицирующим раствором (настойка йода, раствор перманганата калия, винный спирт и др.), наложить асептическую повязку и доставить пострадавшего в лечебное учреждение. Укус ядовитой змеи. Помните: змея не нападает первой. Укус ядовитой змеи – это акт самообороны. Признаки укуса змеи: 1) одна или две точечные раны; 2) нарастающий отек вокруг места укуса; 3) боль в месте укуса; 4) лихорадка, сильная тошнота, рвота, мышечная слабость, сонливость, холодный пот; 5) ослабление зрения; 6) затрудненное дыхание; 7) появление кровоподтеков во рту, на ушах и коже. Первая помощь: ¦ Личная безопасность. ¦ Проверить проходимость дыхательных путей, дыхание, кровообращение. ¦ Вызвать скорую медицинскую помощь или быстро доставить пострадавшего в ближайшую больницу для введения противозмеиной сыворотки и проведения дезинтоксикации. ¦ Уложить пострадавшего и не позволять ему двигаться. ¦ Отсасывать яд из ранки в течение 10–15 мин. Для этого лучше использовать маленькую банку или пузырек. Создайте разреженное пространство в полости банки, поднеся пламя, и быстро наложите банку горлышком на рану. Внимание! При укусе кобры и других змей с ядом нервно-паралитического действия не отсасывайте яд ртом, т. к. яд может попасть в ваш организм ¦ Дать обильное питье. ¦ К конечностям прикладывать грелки. ¦ Обездвижить укушенную конечность, наложив шину. ¦ Обеспечить пострадавшему покой. Внимание! Накладывать жгут нельзя. Исключение составляет укус кобры и других змей с ядом нервно-паралитического действия Укус насекомого. Насекомые нападают при приближении человека к их гнездам, либо самки пьют кровь для продолжения рода. Человек может вынести более 100 укусов насекомых, но у людей с повышенной чувствительностью организма даже один укус может вызвать смерть. Наибольшую опасность представляют укусы медоносной пчелы, осы-шершня, оводов и шмелей. Признаки укуса насекомого: 1) после укуса появляется покраснение и отек в месте укуса, местное повышение температуры тела; 2) при множественных укусах – недомогание, головокружение, головная боль, тошнота, рвота, озноб и повышение температуры тела; 3) возможны токсические проявления и признаки аллергии (высыпания на коже, отек, нарушение дыхания, частое сердцебиение, судороги, потеря сознания, боли в пояснице, суставах, области сердца). Первая помощь: ¦ Личная безопасность. ¦ Осмотр. ¦ Вызвать скорую медицинскую помощь: – при множественных укусах насекомых, – если раньше была тяжелая реакция на укусы насекомых, – при токсических проявлениях или аллергической реакции (см. выше). ¦ Удалить жало насекомого из ранки тупой стороной лезвия ножа или ногтем. ¦ Приложить ватку с нашатырным спиртом, разведенным водой 1:5. ¦ Положить пузырь со льдом на место укуса. ¦ Дать пострадавшему таблетку супрастина или димедрола. Укус клеща. Иксодовые клещи – временные кровососущие насекомые присасываются практически безболезненно. Клещи являются переносчиками возбудителей ряда заболеваний: клещевого энцефалита, туляремии и т. д. Признаки укуса клеща: после укуса появляется местная воспалительная реакция нередко с нагноением и зудом. Первая помощь: ¦ Личная безопасность (старайтесь не касаться клеща руками, если коснулись, то вымойте руки). ¦ Сделать петлю из толстой нитки. ¦ Накинуть петлю на насекомое и затянуть. ¦ Натянуть нить, одновременно подкручивая ее. ¦ Постепенно, без резких движений, удалить насекомое. ¦ Обработать место укуса раствором йода. ¦ Если при извлечении клеща оторвалась его головка (в виде черной точки на коже), протереть место присасывания ватой или бинтом, смоченными спиртом, а затем удалить головку стерильной иглой, предварительно прокаленной на огне. ¦ Вымыть руки с мылом, т. к. через порезы и микротрещины возбудители инфекций могут проникнуть в организм. ¦ Клеща сохранить и доставить в ближайшую лабораторию для проведения анализа на инфицированность вирусом клещевого энцефалита. ¦ Укушенного проконсультировать у врача, поставить на учет для наблюдения за общим состоянием. Профилактика укуса клеща таежного: ¦ Вакцинация. ¦ Использование одежды, закрывающей тело, головных уборов, спецодежды. ¦ Использование реппелентов («Бибан» и др.). ¦ Осмотр всей поверхности тела каждые 20 мин. Клещи после присасывания к коже не сразу начинают питаться кровью, поэтому при быстром их обнаружении и удалении уменьшается риск быть зараженным возбудителями инфекций, которые находятся в клеще. Укусы комаров. Из-за специфических свойств слюны комара в месте его укуса образуются небольшие пузырьки, возникают зуд, чувство жжения. Зуд можно устранить, если смочить кожу нашатырным спиртом или раствором питьевой соды: 1/2 чайной ложки на стакан воды. Одни виды комаров активны днем, другие нападают на человека вечером или ночью. Для защиты жилых помещений от них следует окна закрывать сетками, плотно прикрывать двери. В местах большего скопления комаров пользуются накомарниками, которые шьют из тюля или марли, кровати закрывают пологами. Для отпугивания комаров применяют самые различные средства: диметилфталат, гвоздичное масло, жидкость ДЗТА, одеколон «Гвоздика», лосьон «Ангара», аэрозоль и крем «Тайга», мазь «Геолог» и т. д. Из всех перечисленных препаратов наиболее эффективен диметилфталат. Он выпускается в самых различных модификациях – крема, 15 %-й глицериновой или вазелиновой эмульсии, 10–20 %-го спиртового раствора, а также в чистом неразведенном виде. Чистый препарат предохраняет от укусов комаров в течение 6 ч, для однократного смазывания лица, шеи, рук достаточно 15–20 капель. Опасность представляют комары, которые являются переносчиками возбудителей желтой лихорадки, японского энцефалита, малярии, гельминтозов, туляремии и др. заболеваний. Отличить их легко по посадке. Обыкновенные комары сидят, держа брюшко параллельно поверхности, малярийные – приподнимают брюшко кверху. Укусы ос и пчел. При ужалении пчела выделяет 0,2–0,3 мг яда. На месте укуса видна ранка, иногда с торчащим жалом, возникают краснота, отечность. Опасны укусы значительного количества (500-1000) пчел, когда в организм человека вводится смертельная для него доза в 0,2 г пчелиного яда. При идиосинкразии (повышенной чувствительности к пчелиному яду) даже один или несколько укусов могут вызвать тяжелую аллергическую реакцию, при которой наблюдаются повышенная температура, головная боль, тошнота, рвота, крапивница, астматические явления, снижение артериального давления. Первая помощь. После укусов пчел и ос следует быстро удалить жало, наложить примочки из нашатырного спирта (1 часть нашатырного спирта на 5 частей воды) или винного спирта (водка пополам с водой), можно из раствора перекиси водорода, перманганата калия. Выпить стакан горячего чая. |
|
||
|
Главная | Контакты | Нашёл ошибку | Прислать материал | Добавить в избранное |
||||
|
|
||||
